动脉瘤性蛛网膜下腔出血(aSAH)|2023 AHA/ASA指南
时间:2023-07-18 23:14:54 热度:37.1℃ 作者:网络
论坛导读:
动脉瘤性蛛网膜下腔出血(Aneurysmal subarachnoid hemorrhage,aSAH)是一个重大的全球公共卫生威胁。aSAH的全球总发病率约为6.1/10万人-年,全球患病率为702-972万,发病率因地区而异,日本和芬兰的发病率最高,分别为每10万人年28例和16.6例,日本和安第斯拉丁美洲的年龄标准化流行率最高。
此外,随着时间的推移,发病率趋势似乎存在广泛的区域异质性,1955年-2014年间,aSAH发病率的总体下降趋势为全球每年下降1.7%,北美每年下降0.7%。
从2010年-2020年,aSAH的年龄标准化全球患病率下降1.91%-0.26%。aSAH是一种严重的致命的疾病。aSAH的院前死亡率为22%-26%。尽管aSAH的住院死亡率没有改善,但基于人群的研究报告了总体病死率的下降,并存在显著的国家间差异。2020年,估计蛛网膜下腔出血(SAH)的年龄标准化死亡率在大洋洲、安第斯拉丁美洲和中亚最高。

随着人口的老龄化,aSAH可能是一个更加严重的公共卫生负担。aSAH的发病率随着年龄的增长而增加,尤其是55岁以上的女性。据报道,女性中存在aSAH的性别特异性倾向,女性相对危险度(RR)为男性的1.3倍。持续的高住院死亡率和院前死亡率,以及老龄人口发病率的增加,使得改善aSAH患者的治疗和实践标准成为必要。这些死亡率可能被低估,没有考虑幸存者丧失生产力和长期发病率的额外负担。AHA/ASA之前的aSAH管理指南发布于2012年。自该指南以来,间隔11年,基于证据和数据的抗蛛网膜下腔出血的治疗知识取得了重要进展。该2023指南旨在为临床实践提供基于证据的实践建议。

蛛网膜下腔出血的临床表现和诊断
aSAH需要及时的临床评估、动脉瘤治疗和相关并发症的处理,以优化患者的预后。使用已建立的分级标准作为临床预后指标。高度SAH患者只要没有不可修复的毁灭性神经损伤,就可以接受动脉瘤治疗。高龄患者需要仔细考虑治疗方案,并与家人或代理决策者共同决策和讨论预后。
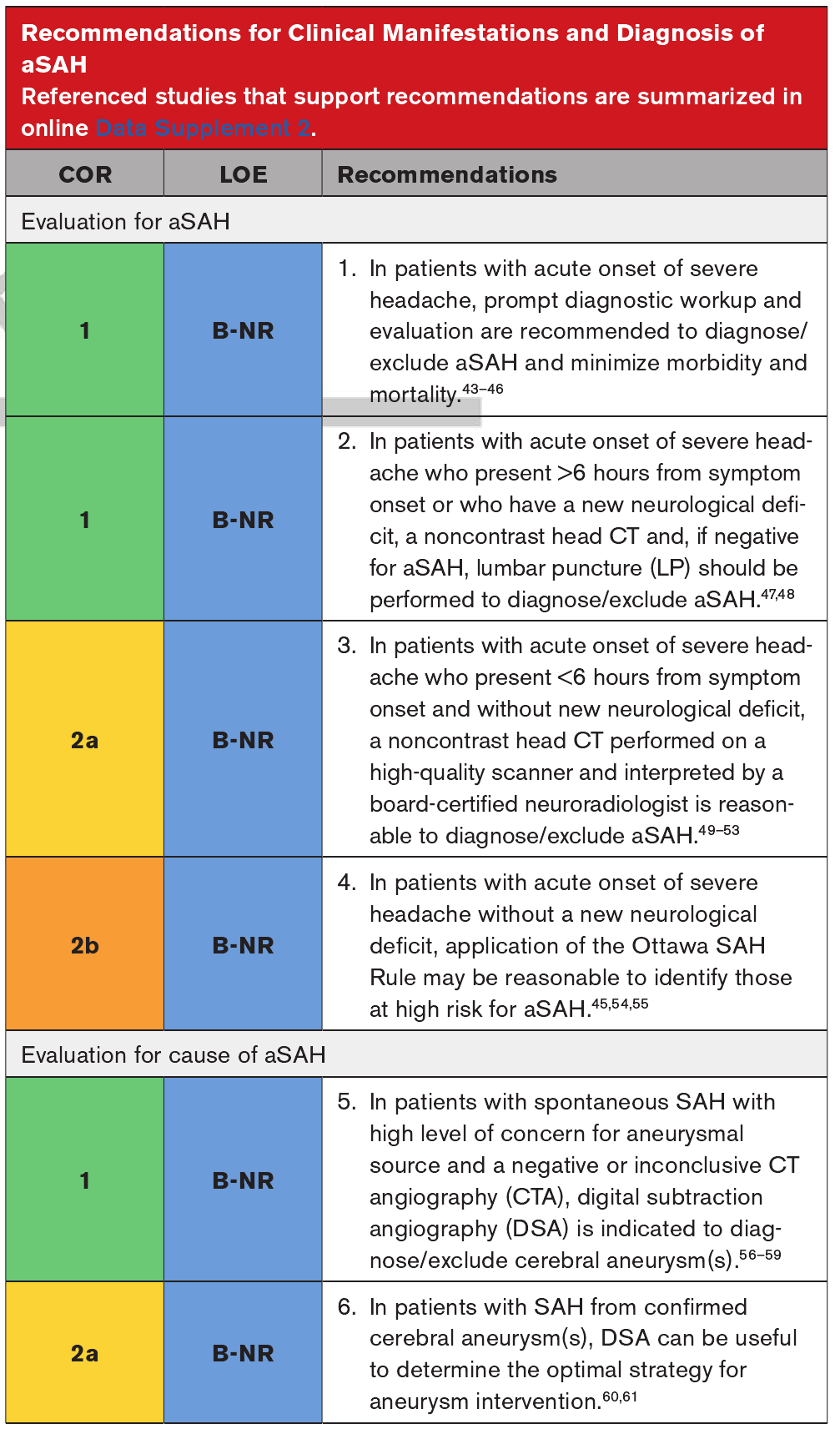
有aSAH相关症状患者的工作流程建议等级
在清醒的患者中,蛛网膜下腔出血的典型临床表现是头痛,发作突然,并立即达到最大强度。在10%-43%的病例中,aSAH相关症状出现之前会出现警告性或前哨性头痛。误诊或延误诊断会导致严重后果,包括死亡和严重残疾。非增强头颅CT仍然是SAH诊断的主要手段,但所需的具体检查取决于症状出现的时间和患者的神经状态。图2概述了针对患有严重头痛或其他与aSAH相关症状的患者的建议工作流程。
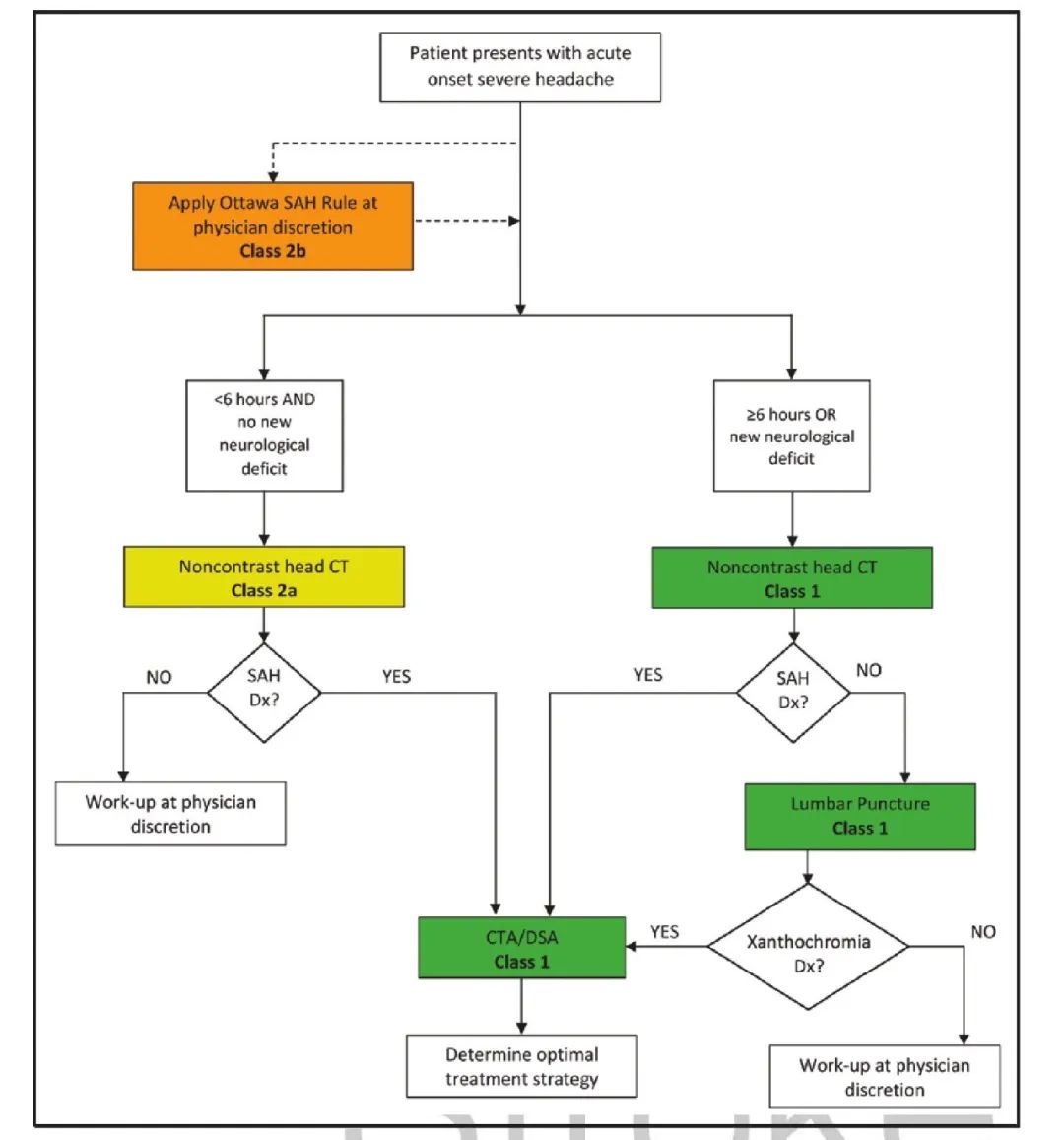
aSAH及其可能相关并发症的有效处理需要及时识别和初步处理。aSAH是一种威胁生命的疾病,当出现aSAH时未能识别与显著的发病率和死亡率相关。医生必须对此诊断保持高度警惕和关注,并在必要时进行适当的检查,因为在灾难性破裂前诊断出前哨出血可以挽救生命。对于不符合渥太华-SAH规则应用标准的患者,有必要进行额外的头颅CT检查,必要时进行腰椎穿刺以评估黄染病。LP通常在症状出现后6至12小时以上进行。Walton等报道了来自3项研究的1235名患者,在这些研究中,在阴性或非诊断性头颅CT后通过LP获得的CSF通过分光光度分析来检查发黄症,并报道了100%的灵敏度和95.2%的特异性。美国急诊医师学会建议对于高度怀疑SAH的患者,如果非增强头颅CT不能确定,可将CTA或LP作为下一步诊断研究。没有研究评估CTA和LP作为aSAH高度怀疑且头颅CT正常或不可诊断的患者的下一步检查。CTA不直接评价SAH,仅评价脑血管病理,其敏感性为≈97.2%。另一项分析估计CTA对< 3 mm破裂动脉瘤的敏感性为61%。考虑到与aSAH遗漏相关的严重发病率和潜在死亡率。
渥太华-SAH判断应用标准

预防aSAH后再出血的医学措施
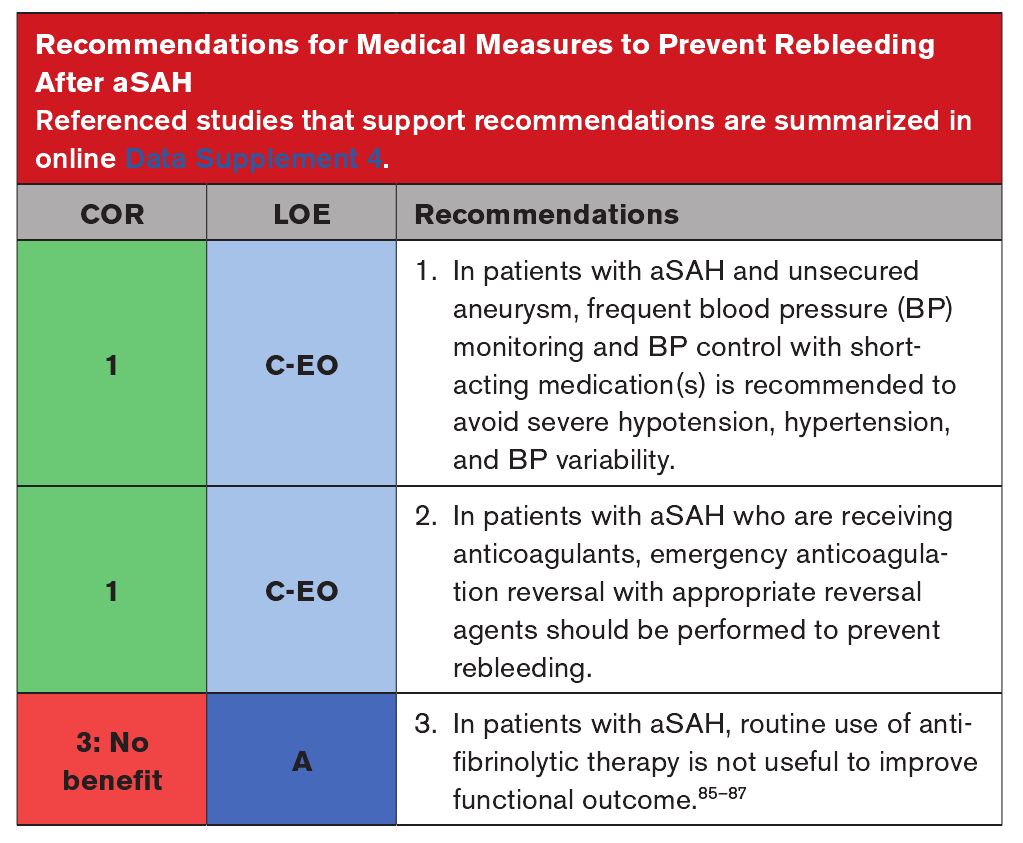
迅速闭塞破裂的动脉瘤是唯一被证明能有效降低再出血可能性的治疗方法。超早期给予抗纤溶治疗可能会降低再出血的风险,但这种效果在各试验中并不一致。此外,抗纤溶药物治疗并不能改善功能结果。因此,由于缺乏益处,不推荐常规使用抗纤溶治疗。在实践中,高血压的治疗通常持续到破裂的动脉瘤得到治疗,但是早期高血压控制对再出血风险的影响还没有很好地确定。虽然治疗重度高血压是合理的,但是没有足够的证据推荐一个特
定的血压目标。应避免血压突然大幅下降。对于服用抗凝剂的患者,临床判断支持紧急逆转抗凝,即使这种干预的价值尚未在患有aSAH的患者中进行研究。
破裂脑动脉瘤的外科和血管内治疗

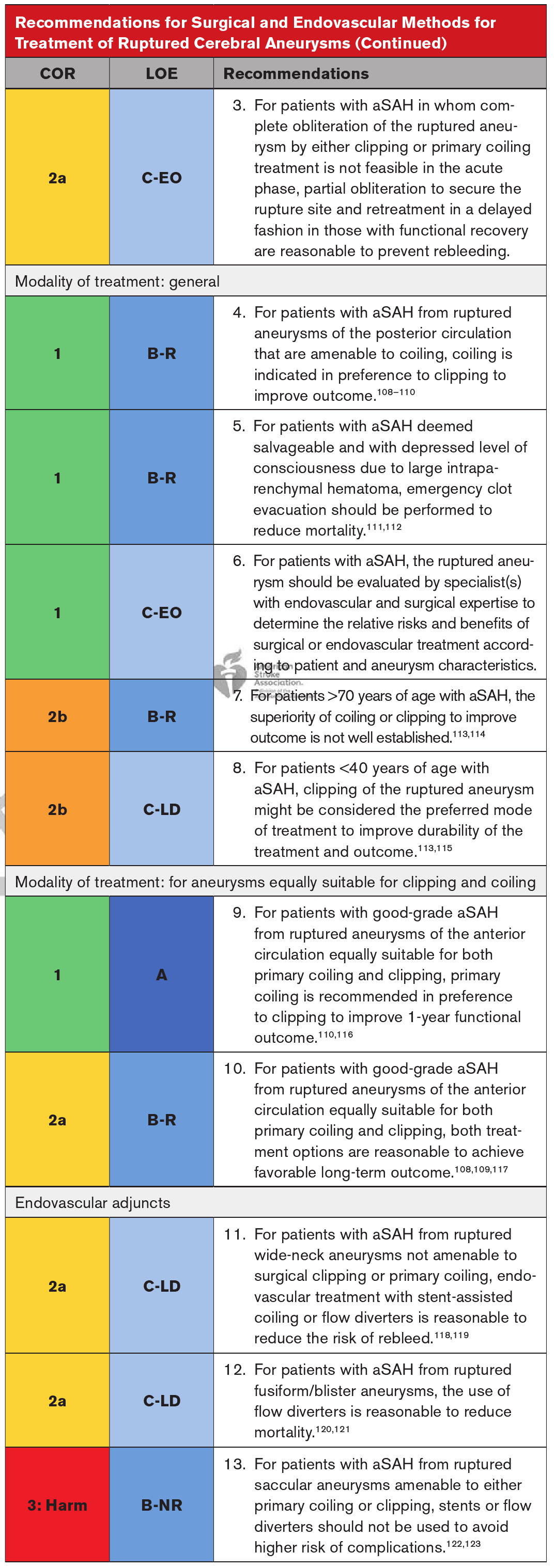
aSAH患者应尽快接受动脉瘤修复术,以降低动脉瘤再破裂的风险,动脉瘤再破裂通常是致命的。然而,治疗方式的选择是非常微妙的。保护动脉瘤的目标必须与手术的风险相平衡。开放手术和血管内技术具有不同的优点和缺点,需要对每个患者进行仔细权衡,因为必须考虑许多患者特定的因素(包括患者年龄、动脉瘤的几何形状和位置以及是否存在实质内出血)。有时,完全消除是不可行的,无论是技术上还是因为程序上的风险超过了好处。当血管内和开放手术都可用时,SAH患者将获得最好的结果。支持治疗方式建议的证据质量相对有限,尤其是缺乏不同血管内技术与外科技术或相互之间的比较数据。
aSAH相关并发症的处理


大量aSAH患者出现多系统医学并发症,包括由感染性和非感染性原因引起的发热,如中枢性发热;全身炎症综合征;脑性盐耗或抗利尿激素分泌不当综合征引起的低钠血症;感染性并发症,如肺炎和败血症;VTE并发症;心脏并发症,包括神经源性顿抑心肌;和需要机械通气支持的呼吸衰竭,包括ARDS。有内科并发症的aSAH患者比无并发症的患者预后更差。预防、及时诊断、医疗并发症的治疗和高质量的危重病护理支持对于改善aSAH患者的总体预后非常重要。
aSAH患者的护理活动、评估和干预在到达时就开始了,并在患者住院和康复期间持续进行。专家护理是防止医疗并发症和最大化良好功能结果机会的关键护理干预的支柱和支柱。护理的重点是减少医疗并发症和二次损伤,包括维持血容量和避免血压变异性。预防包括快速识别和治疗与DCI、脑水肿、脑积水、发烧、高血糖症和肺炎有关的神经退化。该文件认为护士的频繁评估是预防策略的关键组成部分。使用经过验证的工具,如NIHSS或GCS和validated吞咽困难筛查量表,可以对血管痉挛和DCI的早期干预产生积极影响,并降低肺炎的发生率。
此外,由经过中风训练的合格护士提供的护理活动对患者的预后有积极的影响。使用和遵守aSAH顺序集和协议有助于提高护理的标准化和降低死亡率。
参考文献:
2023 Guideline for the Management of Patients With Aneurysmal Subarachnoid Hemorrhage: A Guideline From the American Heart Association/American Stroke Association. Stroke. 2023 May 22. doi: 10.1161/STR.0000000000000436. Epub ahead of print. PMID: 37212182.


