美国2021版《妊娠期肾结石诊治-单中心多学科指南》解读——提高临床诊断能力,加强多学科协作管理
时间:2023-01-12 15:02:53 热度:37.1℃ 作者:网络
本文来源:梁普照,田振涛,吴钰仪. 美国2021版《妊娠期肾结石诊治-单中心多学科指南》解读——提高临床诊断能力,加强多学科协作管理[J].中国全科医学,2023,26(5):519-524.(点击查看原文):backhand_index_pointing_left:

妊娠是女性人生重要的特殊时期,随着孕程的进展,孕妇体内的生理病理改变会加大临床管理的难度,如妊娠期患者血糖控制不仅涉及内分泌科,还需要产科、新生儿科等临床科室的协助;妊娠合并心脏病患者在妊娠分娩期可能会涉及心内科、心外科、麻醉科、重症医学科及新生儿科等临床科室,故为了能在孕期及时、精确地判断患者病情,评估妊娠风险,提出最合适的临床治疗方案,临床上提倡多学科综合治疗以及全程、全方位管理妊娠患者,在此背景下2021年12月美国医学中心多学科联合,由泌尿外科、影像学科、麻醉学科、妇产学科专业医师制订《妊娠期肾结石诊治-单中心多学科联合指南》(下文简称指南),以期创建妊娠期肾结石基于循证的、全面的治疗指南,以规范妊娠期肾结石的诊治。
本次指南共形成10个指南共识,其中4个用于指导诊断和影像学检查,6个用于指导临床治疗。本文对以上内容进行深度解读,并分析与国内外妊娠期肾结石治疗指南的差异,希望对规范妊娠期尿路结石的诊断和治疗有一定的帮助。
1.
诊断和影像学检查
诊断和影像学检查部分是本指南重点阐述内容之一,指南中强调初次接诊患者的流程规范,建议尽可能完善妊娠期患者初步检查,强调与其他相关科室的协作治疗,诊治流程见图 1。

推荐1
对疑似尿路结石的妊娠期患者应强调多学科综合管理治疗,尽早通知放射科、产科、麻醉科协助治疗。泌尿外科以及妇产科医师应该关注患者并且随时待命。住院期间,妇产科医师可以根据病情需要酌情建议患者预防深静脉血栓(临床原则)。
推荐2
病情初步评估应询问妊娠期患者既往病史、现病史、妊娠史,完善体格检查、尿常规 + 尿培养、生化全项以及血常规等,并根据产科医师建议决定是否需要进行胎儿监护(临床原则)。
出现尿路结石症状的妊娠期患者均应该接受全面的病史采集以及相关实验室检查。初步实验室检查应该包括白细胞计数、电解质、尿素、肌酐、尿酸和血钙水平,以及尿液分析和尿液培养等。但由于妊娠期激素水平变化会显著影响尿液化学成分,若想评估患者24 h尿液代谢水平,则应推迟到母乳喂养结束后。
推荐3
肾输尿管膀胱超声检查(RBUS)是疑似肾结石产科患者一线影像学检查,一份高质量的超声报告应该涵盖肾脏阻力指数(RI)以及输尿管是否喷尿的动态评估;另外,经阴道彩超对输尿管下段结石诊断更具特异性(强烈推荐,证据强度:A)。
超声检查是结石一线辅助检查,并且由于无电离辐射尤其适用于妊娠期肾结石患者。但是专家组指出超声检查对妊娠期梗阻性肾结石的灵敏度有限,并且单纯报告肾积液并不能协助临床区分梗阻性尿石症和生理性肾积液。RI 以及输尿管口喷尿评估有助于诊断结石。除此之外,本指南同样认为经阴道超声能够更精确显影输尿管远端结石,如果根据症状怀疑输尿管远端结石,可以考虑使用经阴道彩超,但是理论上存在阴道脱垂等情况下禁用阴道彩超。
推荐4
如果RBUS不能协助确诊尿路结石,并且患者病情发生变化,出现如发热、低血压等紧急情况时,则应进行二线影像学检查。病情紧急情况下,可以使用低剂量电子计算机断层扫描(CT 平扫)(强烈推荐,证据强度:A)。
在非紧急情况下,可以重复进行超声检查或者将泌尿系统核磁共振水成像(MRU)、低剂量CT 平扫作为备选。专家组认为任何一种影像学成像检查均有其利弊,需要与患者充分沟通共同做出对患者最好的决策(有条件推荐,证据强度:C)。
《中国泌尿外科和男科疾病诊断治疗指南:2019版》(以下简称国内指南)指出妊娠中晚期合并尿路结石较妊娠早期常见,B超为首选诊断方法,MRU可作为备选,并且不建议使用钆造影剂行增强核磁共振成像(MRI),妊娠期患者更要慎用放射线检查,低剂量CT平扫仅作为复杂病例的最后备选方案。然而国内指南并没有指出如何区分普通病例及复杂病例
与国内指南不同,该指南专家组成员一致认为在患者临床病情恶化且仍不能确定疾病性质时(图 2),应提高低剂量 CT 平扫优先级,将其作为超声后的下一项辅助检查。虽然对患者而言,低电离辐射的辅助检查是临床更好的选择,但根据美国妇产科医师学会(ACOG)目前的观点,妊娠期间 <50 mGy 的辐射剂量对胎儿是安全的,并不会增加自然流产或胎儿异常的风险。因此在腹部 / 盆腔 CT 成像规定的剂量(<50 mGy)下,胎儿致畸、认知障碍等风险非常低。美国放射学会(ACR)和 ACOG 建议,低剂量 CT 平扫电离辐射不良反应较低,如有必要可以使用腹部 / 盆腔 CT 协助临床检查。除此之外指南专家组认为 MRI 对结石的灵敏度较差,且并不能像CT 一样方便快捷,并且使用 MRI 理论上存在损伤胎儿听力以及组织热化的可能性,妊娠期前 3 个月应尽量避免使用 MRI。

2.
临床治疗
推荐5
如果患者的临床症状可以通过药物控制,并且没有出现特殊病情变化,则可以继续尝试药物排石及镇痛治疗。通过药物治疗仍未排出结石的患者应与随访泌尿科医师讨论输尿管镜检查(强烈推荐,证据强度:B)。
指南指出如果患者病情稳定并且症状可控,保守治疗是一个合理的选择,因为妊娠期间50%~80%的尿路结石可自行排出。选择性α-肾上腺素受体阻滞剂是妊娠期B类药物,可以安全使用,并且一项回顾性研究证实了坦索罗辛协助孕妇排石的安全性,在孕妇以及胎儿最终结局方面无显著差异。药物排石治疗一定程度上是安全可取的。
如指南所言,由于自身孕酮分泌导致平滑肌松弛和输尿管扩张,孕妇自然排石成功率较普通人要高(81% 与47%),而国内指南提出约90%的妊娠期患者可自行排出结石,但根据梅奥诊所临床研究,妊娠期尿石症的自然通过率实际上要比数据显示的低得多,仅为48%(90例患者中有43例患者自然排出)。本指南并没有介绍或推荐孕妇自然排石这一治疗方案,这可能与妊娠期自然排石率真实数据存疑相关。在欧洲泌尿外科学会(EAU)肾结石治疗指南中更是建议无论是保守治疗还是外科干预治疗,在整个妊娠期间均应采用连续超声监测患者病情变化直至分娩。
除了坦索罗辛之外,通过增加尿量促进结石排出的方法也是安全可取的。此外妊娠期患者需谨慎选用镇痛药物,非甾体抗炎药(NSAIDs)适用于肾功能正常的、非妊娠人群的镇痛治疗,但是存在对胎儿肾脏产生不良影响、羊水过少、动脉导管闭合过早的风险,通常不在妊娠期间使用,可待因也已被证实在妊娠早期服用会产生明显不良反应,如新生儿戒断症状等。对于妊娠期合并疼痛患者,通常选用短效解痉止痛类药物,如哌替啶。
其次,指南专家组中虽推荐使用药物促进排石,并谈到坦索罗辛的使用,事实上α-肾上腺素受体阻滞剂坦索罗辛和钙离子通道阻滞剂硝苯地平均是临床常见的排石药物,可一定程度协助普通人群自然排出结石。硝苯地平作为妊娠期高血压患者常用药,同样可以作为选择之一。但是笔者认为仍需要更加严格的临床证据支撑其药物选择,临床上应充分告知患者此类药物对于妊娠期肾结石的治疗效果以及不良反应仍在研究当中。
大部分结石患者会并发泌尿道感染,孕妇也不例外,指南中并没有特别指出妊娠期结石合并泌尿道感染使用抗生素。肠杆菌科是泌尿道感染最常见的病原体,根据长期观察,妊娠期安全抗生素包括头孢菌素类、青霉素类、大环内酯类以及呋喃妥因,这些可以作为妊娠期尿路结石泌尿道感染主要的治疗药物,但具体用药需根据尿培养结果在微生物学专家建议下使用。
推荐6
建议如果考虑脓毒性梗阻性结石,无论胎龄多大均可以放置输尿管支架管进行肾脏减压。此外,由于妊娠子宫的机械变化和孕激素的影响,包括胃动力和食管下括约肌张力受损以及体位的影响,存在误吸的风险,外科引流首选经尿道输尿管支架管置入术(图 3)而不是经皮肾造瘘术(PCN)(专家意见)。
经妇产科医师会诊后建议进行术中胎儿监护的患者应在麻醉科、产科和新生儿科等专科医师的共同协作下放置输尿管支架管(临床原则)。
对于有过尿路重建病史,如新膀胱、移植肾或结石大到需要做经皮肾镜取石术的患者,应当首选超声定位下PCN。并且术前应当同时做好经尿道输尿管支架管置入术以及PCN的准备,以便自然腔道置管失败后直接行PCN(专家意见)。
除泌尿外科之外,产科医师应确定是否需要术中胎儿监护,并且术前应尽可能获取紧急剖宫产的知情同意,安排分娩设备,通知新生儿重症监护室(专家意见)。
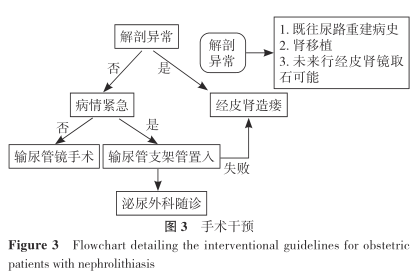
推荐7
经尿道输尿管支架管置入术后,应每4周更换1次输尿管支架管,直到最终处理结石(强烈推荐,证据强度:C)。
关于这两种外科引流方式,指南专家组认为目前并没有高质量的证据表明其中某种方法优于另一种方法,但在一项包含3904例肾结石产科患者的回顾性研究中,接受 PCN 的患者早产率为19.6%,接受输尿管镜手术的患者早产率为11.2%,保守治疗的患者早产率为9.1%。因此出于慎重考虑,专家组建议将输尿管支架管置入术作为妊娠期肾结石患者外科引流的第一选择。实际上不管是哪种方式的外科引流方式,孕妇自身的代谢变化导致高尿酸、高尿钙,引起体内输尿管支架管表面结晶沉积,会增加日后二次手术处理难度,必须定时随访,确保及时取出,并推荐置管期间每4周更换一次输尿管支架管。
当结石发生梗阻时,不外乎体内留置输尿管支架管以及体外放置肾造瘘管两种选择,这两种方式各有其优缺点,具体选用哪种方式取决于当下临床条件、医疗资源、医生以及患者意愿等,并且每一种方式均存在感染、引流管移位、阻塞等意外情况。至于输尿管支架管更换周期没有规定,临床默认是4~8周。相比来说,输尿管支架管是首选,因为没有外管,护理起来更方便、安全,但是输尿管支架管会引起患者膀胱不适的刺激症状。而脓毒症患者通常应首选PCN,因为此时最好避免过多的输尿管操作。对于肾造瘘管的护理,专家建议定期冲洗肾造瘘管。RAHIMI提出妊娠前22周发生尿路结石可以优先选择PCN,妊娠后期可以选择输尿管支架管置入,6~8周更换一次肾造瘘管。但是这些建议是基于各临床医师自身的经验,仍需要更多的临床数据验证其真实有效性。
推荐8
如果保守治疗失败,在非特殊情况下(特殊情况见图 3)应当将输尿管镜手术作为一线治疗(强烈推荐,证据强度:B)。
指南专家组认为输尿管镜手术是安全的,还可以一次性解决结石,理论上也可以减少麻醉剂和胎儿的接触,并且只要尿液没有感染,甚至可以避免留置尿管。多项研究证实,妊娠期输尿管镜检查是安全可取的,其术后并发症发生率与非产科患者相当。并且对比之下,42.1%输尿管支架管置入术患者在妊娠38周时需要早期引产,10.9%的患者在输尿管支架管置入术后24 h内发生早产。这一观点与国内指南相似,但该指南并没有提及输尿管镜术后是否应该留置输尿管支架管以及支架管留置时间,TAN等指出输尿管镜碎石术安全有效,且单次清石率可达91%,术后应留置输尿管支架管72h以上,以缓解结石梗阻所致的疼痛、发热等症状。指南中推荐保守治疗失败患者选择输尿管镜手术,但是未涉及碎石需要的激光光纤,根据文献检索,钬激光适用于妊娠期肾结石患者。
推荐9
如果条件允许,患者首选神经阻滞麻醉(蛛网膜下腔阻滞麻醉、硬膜外或者蛛网膜下腔硬膜外联合麻醉),因为妊娠的生理变化会增加误吸发生率和气道管理困难,神经阻滞麻醉也会减少胎儿接触麻醉剂和药物。然而,在必要时亦可选择全身麻醉,因为并没有明确证据表明全身麻醉对胎儿的危害更大。不管规划任何类型的麻醉方式均应充分考虑和预测气道管理和抽吸困难的可能性(中等推荐,证据强度:B)。
ACOG 关于妊娠期非产科手术的意见指出,并没有证据证明,妊娠期使用麻醉剂会增加致畸或胎儿伤害的风险。在此基础上,专家组认为妊娠期间可以安全地进行全身和局部(蛛网膜下腔阻滞麻醉、硬膜外或者蛛网膜下腔硬膜外联合麻醉)麻醉,但是妊娠期间呼吸和胃肠系统的生理变化增加了气道管理和抽吸困难的风险。因此,在可行的情况下,妊娠期间应首选在局麻下放置输尿管支架管。并且更重要的是需要在整个麻醉过程中保持对血流动力学和血氧饱和度的监控,避免出现低血压、缺氧、高碳酸血症和低碳酸血症的情况。母体缺氧会导致子宫胎盘功能不全,导致胎儿的低氧血症、酸中毒等情况,挥发性麻醉剂会减少子宫的活动,必要时可进行胎儿监护。外科手术麻醉方式的选择应根据个人情况进行考虑,比如感染性休克是局部麻醉的禁忌证,因此亦可选择局部麻醉下或全身麻醉下紧急放置肾造瘘管。
推荐10
泌尿外科及产科医师应该定期随访留置输尿管支架管或肾造瘘管患者,并建议患者在妊娠结束后应进行输尿管镜检查(专家意见)。
3.
小结
向上滑动阅览
该指南是国内外首次将妊娠期肾结石作为独立病种并制订治疗指南,简化并规范了以往临床妊娠期肾结石患者的治疗流程,更加强调医院多学科协作、全方位地管理患者。并且该指南从循证医学的角度证实了低剂量 CT 平扫的安全性及其相较于RBUS 的诊断精确性,此外,对于出现肾结石梗阻的患者,指南推荐优先选择输尿管支架管置入术。但该指南仍存在不足之处,其一:该指南参考的研究证据主要来源于西方人群,与我国妊娠期肾结石患者的临床特点和临床诊疗习惯存在诸多差异,在低剂量 CT 平扫的优先级上,国内外专家存在比较大的分歧;其二:药物保守治疗方面,该指南并没有深入去探索及研究妊娠期肾结石可能应用到的药物,如妊娠期肾结石患者合并泌尿道感染的抗生素使用、妊娠期肾结石患者合并高血压或糖尿病的相关药物使用等;其三:手术治疗方面,指南推荐在保守治疗疗效不佳的情况下可选择输尿管镜手术治疗,但并没有谈及手术相关事项,如患者体位、手术时间、术中冲洗液温度、术中碎石激光的选择。另外国内指南中特别提出妊娠期肾结石患者禁止使用体外冲击波碎石(ESWL),这并没在该指南中体现;因此临床医师应在此基础上参考国内相关专家共识及治疗规范,进一步完善妊娠期肾结石患者多学科综合治疗准则,跟进治疗的最新动态,以制订最适合此类患者的诊疗方案,减少疾病复发及急性发作,也是未来研究的重点及方向之一。
END
: , 。 视频 小程序 赞 ,轻点两下取消赞 在看 ,轻点两下取消在看


