【协和医学杂志】成人院内心脏骤停患者临床特征及复苏结局影响因素分析
时间:2023-08-24 20:01:12 热度:37.1℃ 作者:网络
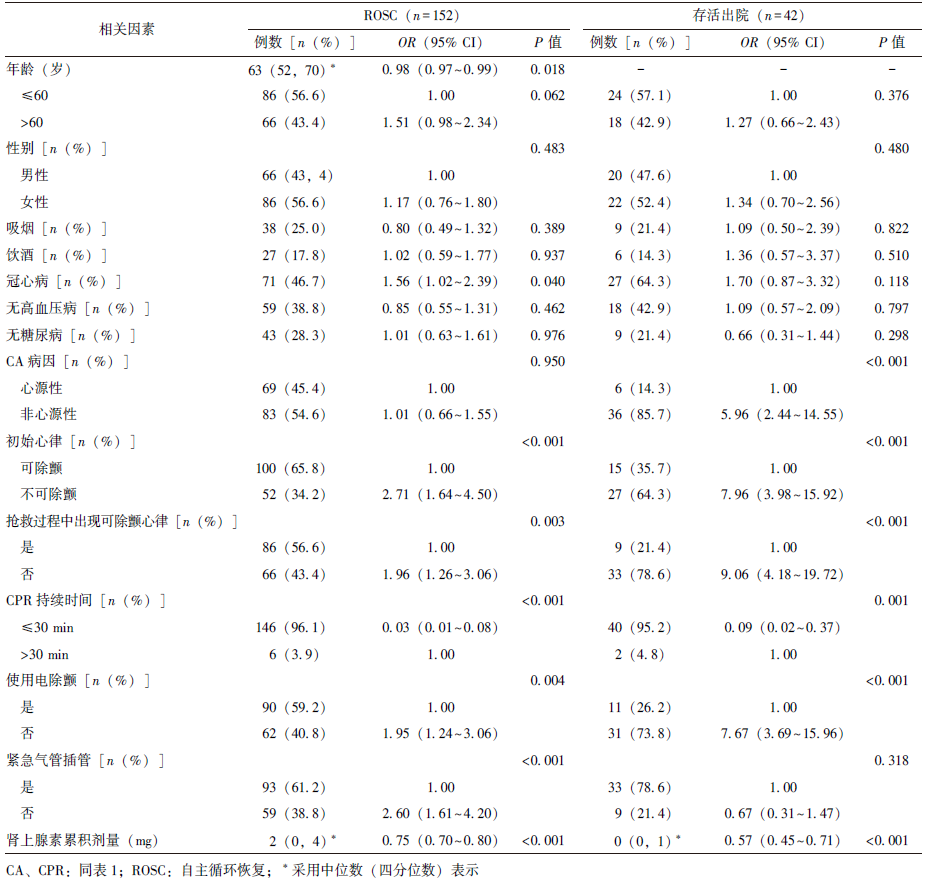
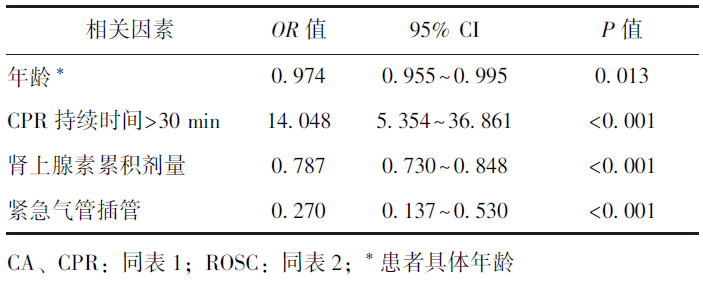
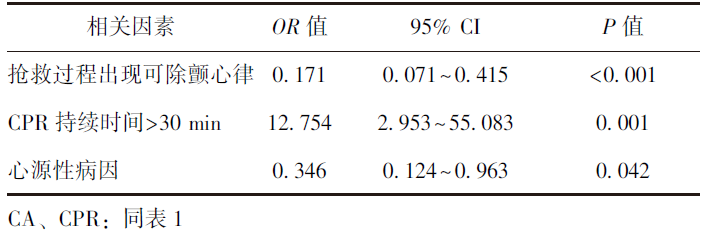
心脏骤停(CA)是世界范围内患者死亡的主要原因之一,心肺复苏(CPR)是抢救CA患者最有效的方法。尽管高级生命支持技术在不断发展,但院内心脏骤停(IHCA)患者的生存率仍较低[1]。探讨成人CA患者自主循环恢复(ROSC)及预后相关因素,有助于提高患者CPR成功率。本研究针对重症监护室成人CA患者的临床特征及心肺复苏成功率相关因素进行归纳总结,为IHCA患者的临床救治提供参考。 1 材料与方法 1.1 研究对象 本研究为回顾性分析。连续纳入2019年9月至2020年12月在吉林大学第一医院重症监护室(急诊重症监护室、冠心病重症监护室、综合重症监护室)年龄≥18岁的CA患者。 排除标准:(1)院外CA患者经抢救后再入院;(2)恶性肿瘤晚期及其他疾病终末状态;(3)无法追踪CPR结局资料;(4)患者直系亲属拒绝CPR。 本研究已通过吉林大学第一医院伦理委员会审批(审批号:2021-670),并豁免患者知情同意。 1.2 方法 对纳入研究的患者临床资料及预后信息进行分析,内容包括年龄(是否>60岁)、CA的病因(心源性、非心源性)、初始心律(可除颤心律、不可除颤心律)、是否电除颤、CPR持续时间(是否>30 min)、有无气管插管、肾上腺素累积剂量、复苏结果(ROSC、存活出院)。 1.3 统计学处理 采用SPSS 24.0进行统计学分析。符合正态分布的计量资料以均数±标准差表示,不符合正态分布的计量资料采用中位数(四分位数)表示,计数资料采用例数和百分数表示。采用单因素逻辑回归分析ROSC率和出院存活率的相关影响因素,选取单因素逻辑回归分析中P<0.05的变量或与临床结局相关的变量进行多因素逻辑回归分析,变量筛选方法采用最大偏似然估计的似然比检验(向前:LR),以双侧P<0.05为差异具有统计学意义。 2 结果 2.1 一般临床资料及抢救措施 共351例成人CA患者纳入本研究,其中男性206例(58.7%),女性145例(41.3%);最小年龄为20岁,最大年龄为99岁,中位年龄为63岁。CA患者病因学分析:心源性疾病191例(54.4%),呼吸系统疾病 54例(15.4%),消化系统疾病28例(8.0%),脓毒症患者共20例( 5.7%),中毒性疾病14例( 4.0%),创伤12例( 3.4%),神经系统疾病11例(3.1%),其他病因21例(6.0%)。 发病时初始心律:可除颤心律84例(24.0%)、不可除颤心律267例(76.0%)。CPR持续时间≤30 min 236例(67.2%),>30 min 115例(32.8%);使用电除颤114例(32.5%);使用肾上腺素299例(85.2%),肾上腺素累积剂量的中位数为6(3,11)mg;紧急气管插管98例(27.9%),详见表1。 表1 成人CA患者一般临床资料及抢救措施(n=351) 2.2 临床结局 在351例成人CA患者中,ROSC患者152例(43.3%),非ROSC患者199例(56.7%);存活出院患者42例(12.0%),死亡患者309例(88.0%)。 2.3 ROSC和存活出院的单因素逻辑回归分析 单因素逻辑回归分析表明,冠心病、不可除颤心律、抢救过程中未出现可除颤心律、无电除颤、无紧急气管插管为降低ROSC发生的可能因素;年龄小、CPR持续时间≤30 min、肾上腺素累积剂量小为增加ROSC发生的可能因素。 由表2可以看出,年龄小增加了ROSC发生的可能(P=0.018),但年龄分组(≤60岁/>60岁)不是ROSC的相关影响因素(P=0.062)。单因素逻辑回归分析表明,非心源性病因、不可除颤心律、无电除颤、抢救过程中未出现可除颤心律降低存活出院的可能;CPR持续时间≤30 min、肾上腺素累积剂量小增加患者存活出院的可能(表2)。 表2 成人CA患者ROSC和存活出院的单因素逻辑回归分析 2.4 ROSC和存活出院的多因素逻辑回归分析 多因素逻辑回归分析结果显示,CPR持续时间>30 min(OR=14.048,95% CI:5.354~36.861,P<0.001)是ROSC的独立危险因素;年龄小(OR=0.974,95% CI:0.955~0.995,P=0.013)、紧急气管插管(OR=0.270,95% CI:0.137~0.530,P<0.001)、肾上腺素累积剂量小(OR=0.787,95% CI:0.730~0.848,P<0.001)是ROSC的独立保护因素(表3)。 表3 成人CA患者ROSC的多因素逻辑回归分析 CPR持续时间>30 min(OR=12.754,95% CI:2.953~55.083,P=0.001)是存活出院的独立危险因素;抢救过程中出现可除颤心律(OR=0.171,95% CI:0.071~0.415,P<0.001)、心源性病因(OR=0.346,95% CI:0.124~0.963,P=0.042)是存活出院的独立保护因素(表4)。 表4 成人CA患者存活出院的多因素逻辑回归分析 3 讨论 本研究回顾性分析吉林大学第一医院重症监护室成人CA患者的临床特征及影响CPR成功率的相关因素。结果显示:CPR持续时间>30 min是ROSC及存活出院的独立危险因素;年龄小、紧急气管插管、肾上腺素累积剂量小是ROSC的独立保护因素;心源性病因和抢救过程中出现可除颤心律是存活出院的独立保护因素。 本研究共纳入351例患者,男女比例为1.42:1,大于60岁的患者218例,占比为62.1%,主要以老年男性患者为主,这与大多数报道结果相似[2-3]。本研究显示,CA病因以心源性疾病(54.4%)为主,呼吸系统疾病是第二常见病因(15.4%)。美国一项针对IHCA的综述显示,心源性病因约占50%~60%,其次为呼吸衰竭(15%~40%)[2],这与本研究结果一致,我国一项针对北京地区医院IHCA的研究[4]也证实了这一点。 既往研究报道,高龄患者预后较差[5]。本研究亦发现年龄是IHCA患者ROSC的独立影响因素,这与刘百求等[6]的研究结果一致,可能因患者年龄大、合并症较多,重要脏器生理机能均下降,导致CA后对缺氧的耐受性差有关。国内学者Li等[7]研究表明,年龄<70岁是CA患者ROSC和存活出院的有利因素,而本研究结果表明,年龄仅影响CA患者的ROSC,不影响其存活出院。 本研究显示,性别对ROSC和存活出院均无影响,与其他研究结果一致[8-9]。然而,近期有研究表明女性相较于男性,30 d生存率升高10%[10],其机制可能与女性性激素在防止缺血再灌注损伤和限制复苏后炎症因子过度激活有关,导致此差异的原因仍需未来进一步研究验证。 本研究结果显示CA病因以心源性为主,其是CA患者存活出院的独立保护因素。国内一项多中心研究针对672例CA患者进行分析发现,心源性病因占37.95%[11]。 Wallmuller等[12]的研究也发现心源性病因在CA患者中占63%,且心源性病因患者的预后明显优于非心源性病因。研究发现,初始心律为可除颤心律的患者相较于不可除颤心律预后更好[13]。 Meaney等[14]前瞻性观察研究51919例CA患者,发现初始心律为可除颤心律患者占24%,不可除颤心律患者占76%,在首次监测为可除颤心律的患者中,ROSC率和出院存活率明显高于不可除颤心律患者,其与本研究结果一致。 既往大多数研究认为,可除颤心律是ROSC和存活出院的独立预测因素[7,15]。本研究单因素逻辑回归分析显示,可除颤心律增加ROSC和存活出院的可能,但多因素逻辑回归分析显示无统计学意义,考虑可能与样本量较小有关。本研究中初始心律为不可除颤心律的患者共267例,但18%的患者在抢救过程中转为可除颤心律,初始心律为不可除颤心律但在抢救过程中转为可除颤心律的患者ROSC率和存活出院率明显高于未转为可除颤心律的患者,且转为可除颤心律是CA患者存活出院的独立保护因素。在日本、丹麦等的院外CA患者大型研究中,均发现转为可除颤心律与患者良好的预后相关[16-18]。 CA患者的紧急气管插管一直未受到重视,因插管可能影响患者接受高质量的心肺复苏和及时除颤,后者通常被认为是改善患者预后的最重要步骤[19]。Andersen等[20]对IHCA期间气管插管时间进行了观察性队列研究,共纳入43 314例患者,在15 min内完成插管相较于未在该时间内完成插管的患者,ROSC率和存活出院率均较低,这与既往研究认为气管插管有利于复苏成功的结果不一致。 Wong等[21]的研究也证实,早期侵入性气管插管(在CA发生5 min内)与较高的ROSC率无关。然而,亦有研究报道早期气管插管对CA的预后有利[22]。本研究结果显示,紧急气管插管是ROSC的独立保护因素。目前,对于IHCA患者是否进行早期气管插管存在不同观点,复苏指南建议气管插管应由经验丰富的医疗人员进行,不应延迟高质量心肺复苏和及时除颤[23]。 本研究发现,CPR持续时间>30 min是ROSC和存活出院的独立危险因素,与既往研究结果基本一致[1]。徐胜勇等[24]研究发现,CA患者CPR持续时间≤15 min组的ROSC率和存活出院率明显升高,而CPR持续时间>15 min组仅1例患者存活出院。笔者认为,高质量的CPR对复苏成功率具有显著影响,但随着CPR持续时间的延长,超过机体代偿能力,将导致心、脑等重要脏器出现缺血、缺氧再灌注损伤,诱发不可逆的损伤,致使复苏成功率下降。 肾上腺素累积剂量是ROSC的独立影响因素,肾上腺素累积剂量小将增加ROSC和存活出院的可能。刘百求等[6]的研究也证实肾上腺素累积剂量是IHCA患者ROSC的独立影响因素。然而,目前对于肾上腺素累积剂量仍存有争议。有研究显示,肾上腺素的使用可提高ROSC,但不能改善患者出院及长期存活率,甚至恶化神经系统功能[25-26],考虑可能因β-肾上腺素致使心律失常和心肌需氧量增加,并增加CA复发风险[27]。 2018年N Engl J Med 发表的一项RCT研究显示,肾上腺素组患者的ROSC率更高,30 d存活率显著高于对照组,但肾上腺素组较多患者存在严重的神经功能损害,因此良好的神经系统结局发生率两组间无显著统计学差异[28]。目前,最新版欧洲高级生命支持指南指出,肾上腺素和抗心律失常药物在CA期间的确切作用和价值仍存在争议[29]。期待未来开展更多的RCT研究,以进一步明确肾上腺素在CA治疗中的最佳剂量。 本研究存在一定的局限性:仅分析了重症监护室成人CA患者的CPR相关影响因素,未纳入普通病房患者;重症监护室收治的患者往往合并多种慢性疾病,与其他病区患者相比,病情通常更加危重。患者出院时神经系统功能良好率低,未得出影响神经功能预后的相关因素。本研究为回顾性研究,未来需开展多中心甚至前瞻性研究进一步明确影响成人IHCA患者复苏成功率的独立危险因素,为CA患者的临床救治提供参考。 4 小结 综上,本研究反映了院内成人CA患者的临床救治现状,分析了影响CPR成功率的相关因素,临床医生可根据上述因素评估CPR实施效果,同时还存在其他相关因素有待进一步探究。笔者认为,医疗机构应考虑引入快速反应团队,以改善未来IHCA的结局。随着CPR救治流程的不断改进、质量监测的不断完善,重症监护室医师熟练掌握相关抢救技术,CPR成功率将会不断提升。 参考文献 [1]周夷霞,韩文文,宋丹丹. 心脏骤停患者心肺复苏后影响自主循环及预后的因素[J]. 心电与循环,2020,39:251-255. [2]Andersen LW,Holmberg MJ,Berg KM,et al. In-Hospital Cardiac Arrest:A Review[J]. JAMA,2019,321:1200-1210. [3]Stankovic N,Holmberg MJ,Hoybye M,et al. Age and sex differences in outcomes after in-hospital cardiac arrest[J]. Resuscitation,2021,165:58-65. [4]Shao F,Li CS,Liang LR,et al. Incidence and outcome of adult in-hospital cardiac arrest in Beijing,China[J]. Resuscitation,2016,102:51-56. [5]Kantamineni P,Emani V,Saini A,et al. Cardiopulmonary resuscitation in the hospitalized patient:impact of system-based variables on outcomes in cardiac arrest[J]. Am J Med Sci,2014,348:377-381. [6]刘百求,李静,王美堂. 146例院内心搏骤停患者自主循环恢复的影响因素分析[J]. 临床急诊杂志,2020,21:341-345. [7]Li H,Wu TT,Liu PC,et al. Characteristics and outcomes of in-hospital cardiac arrest in adults hospitalized with acute coronary syndrome in China[J]. Am J Emerg Med,2019,37:1301-1306. [8]Wang CH,Huang CH,Chang WT,et al. Associations among gender,marital status,and outcomes of adult in-hospital cardiac arrest:A retrospective cohort study[J]. Resuscitation,2016,107:1-6. [9]Israelsson J,Persson C,Stromberg A,et al. Is there a difference in survival between men and women suffering in-hospital cardiac arrest?[J]. Heart & Lung,2014,43:510-515. [10]Narayan SM,Wang PJ,Daubert JP. New Concepts in Sudden Cardiac Arrest to Address an Intractable Epidemic:JACC State-of-the-Art Review[J]. J Am Coll Cardiol,2019,73:70-88. [11]黎敏,宋维,吕雪,等. 心肺复苏Utstein模式注册登记研究:急性心肌梗死导致心脏骤停的流行病学调查研究[J]. 中华急诊医学杂志,2014,23:1385-1388. [12]Wallmuller C,Meron G,Kurkciyan I,et al. Causes of in-hospital cardiac arrest and influence on outcome[J]. Resuscitation,2012,83:1206-1211. [13]钱欣,林世荣. 初始心律对院内心搏骤停患者预后的影响[J].中华急诊医学杂志,2017,26:202-205. [14]Meaney PA,Nadkarni VM,Kern KB,et al. Rhythms and outcomes of adult in-hospital cardiac arrest[J].Crit Care Med,2010,38:101-108. [15]Shah P,Smith H,Olarewaju A,et al. Is Cardiopulmonary Resuscitation Futile in Coronavirus Disease 2019 Patients Experiencing In-Hospital Cardiac Arrest?[J]. Crit Care Med,2021,49:201-208. [16]Lim ZJ,Ponnapa Reddy M,Afroz A,et al. Incidence and outcome of out-of-hospital cardiac arrests in the COVID-19 era:A systematic review and meta-analysis[J]. Resuscitation,2020,157:248-258. [17]Ippolito M,Catalisano G,Marino C,et al. Mortality after in-hospital cardiac arrest in patients with COVID-19:A systematic review and meta-analysis[J]. Resuscitation,2021,164:122-129. [18]Hayek SS,Brenner SK,Azam TU,et al. In-hospital cardiac arrest in critically ill patients with covid-19:multicenter cohort study[J]. BMJ,2020,371:m3513. [19]Kleinman ME,Brennan EE,Goldberger ZD,et al. Part 5:Adult Basic Life Support and Cardiopulmonary Resuscitation Quality:2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care[J]. Circulation,2015,132:S414-S435. [20]Andersen LW,Granfeldt A,Callaway CW,et al. Association Between Tracheal Intubation During Adult In-Hospital Cardiac Arrest and Survival[J]. JAMA,2017,317:494-506. [21]Wong ML,Carey S,Mader TJ,et al. Time to invasive airway placement and resuscitation outcomes after inhospital cardiopulmonary arrest[J]. Resuscitation,2010,81:182-186. [22]Wang CH,Chen WJ,Chang WT,et al. The association between timing of tracheal intubation and outcomes of adult in-hospital cardiac arrest:A retrospective cohort study[J]. Resuscitation,2016,105:59-65. [23]Nolan JP,Sandroni C,Böttiger BW,et al. European Resuscitation Council and European Society of Intensive Care Medicine guidelines 2021: post-resuscitation care[J]. Intensive Care Med,2021,47:369-421. [24]徐胜勇,于学忠,徐军. 胸外按压持续时间与心肺复苏结局关系研究[J].临床急诊杂志,2019,20:623-626. [25]Kempton H,Vlok R,Thang C,et al. Standard dose epinephrine versus placebo in out of hospital cardiac arrest:A systematic review and meta-analysis[J]. Am J Emerg Med,2019,37:511-517. [26]Loomba RS,Nijhawan K,Aggarwal S,et al. Increased return of spontaneous circulation at the expense of neurologic outcomes:Is prehospital epinephrine for out-of-hospital cardiac arrest really worth it?[J]. J Crit Care,2015,30:1376-1381. [27]Callaway CW. Epinephrine for cardiac arrest[J]. Curr Opin Cardiol,2013,28:36-42. [28]Perkins GD,Ji C,Deakin CD,et al. A Randomized Trial of Epinephrine in Out-of-Hospital Cardiac Arrest[J].N Engl J Med,2018,379:711-721. [29]Soar J,Bottiger BW,Carli P,et al. European Resuscita-tion Council Guidelines 2021:Adult advanced life support[J]. Resuscitation,2021,161:115-151.