不懂就问:气管插管时静脉补液对预防危重患者循环衰竭有用吗?
时间:2023-09-12 20:01:12 热度:37.1℃ 作者:网络
『低血压』是成人气管插管时经常遇到的问题,会在一定程度上增加插管期间心脏骤停及死亡的风险,气管插管时发生低血压的原因一般是:药物引起的血管扩张和正压通气导致的胸腔内压力增高致使静脉回心血减少。
预防诱导插管期间的低血压有很多方法,比如减少丙泊酚用量、预防性应用血管活性药物,也有麻醉医生喜欢通过静脉补液来预处理。
但接受气管插管的成人危重患者静脉补液是否能预防低血压、心脏骤停或死亡风险目前仍不确定,因此有试验提出假设:通过静脉快速补液可以降低循环衰竭的发生率。
纳入标准
-
成年患者,年龄≥18岁;
-
麻醉诱导和插管之前使用面罩或无创呼吸机进行正压通气的患者。
排除标准
有如下几点:妊娠患者;囚犯;需要紧急进行气管插管,无法随机化分组的患者;存在气管插管期间快速补液禁忌的患者。
干预措施
实验组
通过重力作用、手动加压或加压袋加压等方法从静脉或中心静脉快速输注液体,在不延误气管插管的同时,尽可能迅速地在麻醉诱导前输注500ml等渗晶体液,麻醉诱导后气管插管过程中将剩余液体输注完毕。
对照组
除了用于治疗低血压或操作,麻醉医生为了患者的安全进行必要的补液,不进行额外液体输注。
筛选结果
研究共筛选了1576名患者,最终1065名患者纳入数据分析,两组患者基线特征相似。
主要结局指标
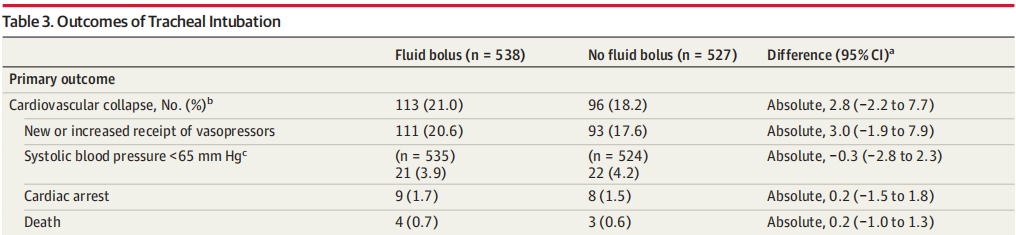
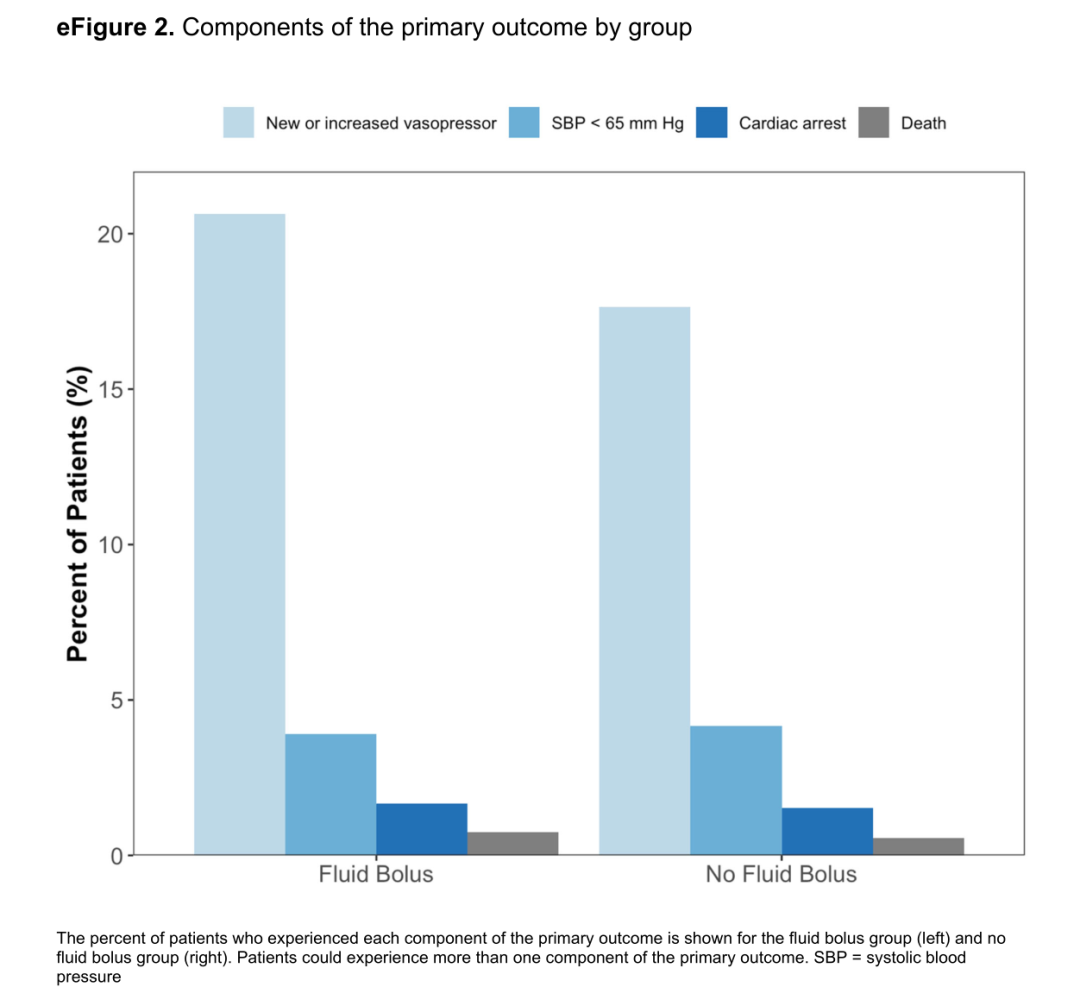
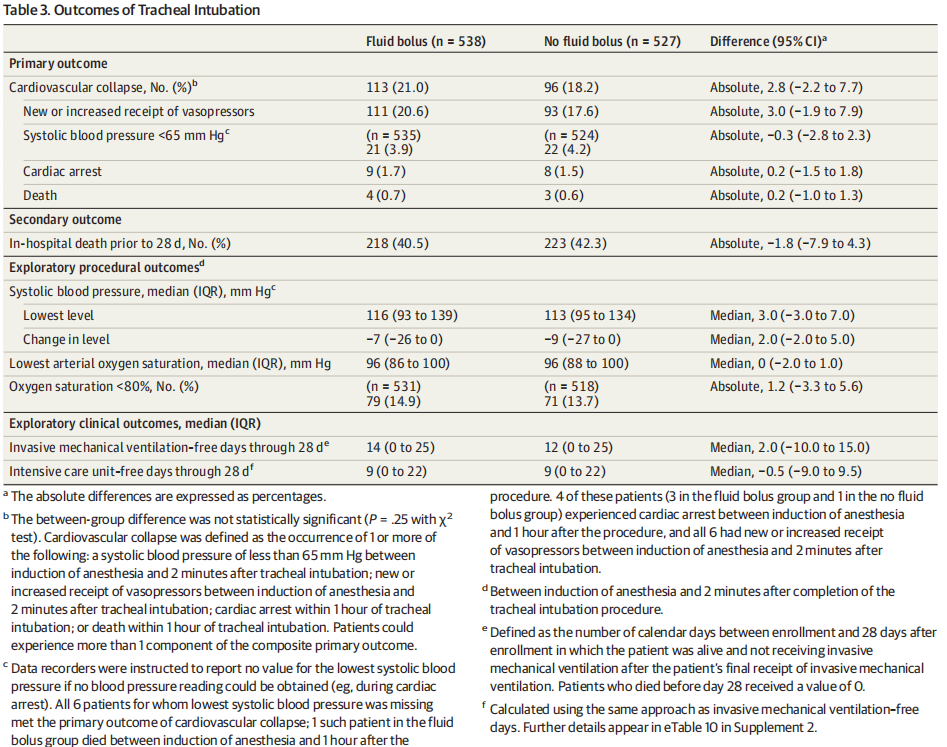
快速补液组发生循环衰竭113例(21.0%)vs对照组循环衰竭96例(18.2%)(absolute difference,2.8%,P=0.25)(表3、图2)。
在敏感性分析、校准后分析及亚组分析中,实验组与对照组之间的心血管衰竭发生率均无统计学意义。
次要结局指标
28天内死亡率:快速补液组218例(40.5%)vs对照组233例(42.3%)(absolute difference, −1.8%, P =0.55)。
增加的血管活性药物应用:快速补液组20.6%vs对照组为17.6%(absolute difference, 3.0%)。
低血压发生率(systolic blood pressure<65mmHg):快速补液组(3.9%)vs对照组(4.2%)(absolute difference, −0.3% )。
心脏骤停发生率:快速补液组(1.7%)vs对照组(1.5%)(absolute difference, 0.2%)。
死亡率:快速补液组(0.7%)vs对照组(0.6%) (absolute difference, 0.2%)。
从麻醉诱导到气管插管后2分钟,快速补液组的『最低收缩压中位数』为116 mmHg,非快速补液组为113 mmHg。两组患者无创机械通气存活天数和重症监护室外存活天数没有显著差异。
最后讨论
这项多中心随机临床试验发现,与对照组相比,成年危重患者正压通气气管插管前快速补液500ml并不能降低循环衰竭事件的发生率。
该试验结果与3个国家的ICU气管插管指南(建议通过静脉输液来预防血流动力学相关并发症)相反,在所有受试的1065名患者中,快速静脉补液并未显著降低总体或任何试验亚组的循环衰竭风险。
既往的随机试验发现快速补液总体上没有显著益处,仅对于接受正压通气的患者可能有潜在作用,而该研究发现对接受正压通气的患者进行快速补液也没有益处。试验数据证明对于接受气管插管的危重成年患者来说,给予500ml液体输注并不能降低循环衰竭的发生率。
局限性
由于气管插管的时间紧迫,大约15%的患者被排除在外,研究结果有可能不适用于发生心跳呼吸骤停或其他高紧急情况的气管插管患者。
试验只研究了气管插管之前补液对循环衰竭的影响,并未评估插管后补液对循环衰竭的影响。
试验干预未进行盲法,这可能会导致干预措施的实施和试验结果出现偏差。
如果输注液体的总量更大,或者根据患者个体情况『个性化指定输液量』则有可能得到不同结论,需后续进行相关研究设计及多中心大样本研究进行证实。
参考文献
Russell D W, Casey J D, Gibbs K W, et al. Effect of Fluid Bolus Administration on Cardiovascular Collapse Among Critically Ill Patients Undergoing Tracheal Intubation[J]. JAMA. 2022, 328(3): 270.


