“祸不单行”的消化道出血
时间:2023-04-20 14:15:40 热度:37.1℃ 作者:网络
消化道出血是急诊科常见的急危病症,起病急,病情发展较为迅速,短时间内患者可能出现大量出血,如不及时治疗,会给患者带来极高的死亡风险。因此,临床上能否准确判断消化道出血的病因,并采取积极的治疗策略,对于患者的预后至关重要。本期中山大学附属第一医院张观春医生给我们带来了一例严重消化道出血患者的救治案例,为相关临床实践工作提供借鉴与参考。
病例摘要
81岁,男性,主诉黑便,呕血1天。既往史:该患者1周前因摔伤至外院就诊,查血常规:Hb 92g/L,PLT 60x10^9/L,出凝血常规:PT 17s,PT% 60%,肝功:ALB 18.4g/L,腹部超声提示:腹腔积液,脾大,考虑酒精肝肝硬化。左侧股骨颈骨折。饮酒30年史,1天500ml左右。患者1天前解黑褐色大便500ml,后出现呕黑褐色液体50ml,伴有头晕、嗜睡,无皮肤瘀点、瘀斑,无腹痛、腹胀等不适,遂至我院急诊就诊,再次出现呕黑色液体约500ml、少量鲜红色液体伴解黑褐色大便500ml。拟诊断“消化道出血”收入院。患者自起病以来,精神食纳差,小便不详,大便如上,体重有减轻。
诊治剖析
体格检查:
-
生命体征:T:36.4℃ P:138次/分 R:25次/分 BP:103/64mmHg
-
发育正常,营养中等,淡漠,昏睡,查体欠合作,贫血貌。睑结膜苍白
-
双侧瞳孔等大等圆,直径3mm,对光反射及调节反射均存在
-
右胸部皮肤可见大片带状疱疹陈旧瘢痕。双肺呼吸音清,双肺未闻及干湿性啰音。
-
心率:138次/分,律齐,各瓣膜区未闻及病理性杂音
-
腹部平坦,未见腹部静脉曲张。腹部平软,无压痛及反跳痛,未触及腹部肿块。肝肋下未触及,脾脏肋下未触及,听诊肠鸣音亢进,5次/分
-
生理反射正常,病理反射未引出。
辅助检查:
-
血常规:CRP ,WBC 15.23 ↑ x10^9/L,Hb 55 ↓ g/L,PLT 144 x10^9/L
-
出凝血常规:PT 22.6 ↑ 秒 ,APTT 42.0 秒 ,FIB 1.5 ↓ g/L , INR 2.03↑
-
急诊生化、肝功、肝酶:CREA 95 umol/L ,ALT 53 ↑ U/L,AST 77 ↑ U/L ,ALB 19 ↓ g/L ,TBIL 31.9 ↑ umol/L、未结合胆红素 19.1 umol/L,AMYL 99U/L,LIPA 545↑ U/L
-
血氨及乳酸:AMON 73 ↑ umol/L ,LAC 11.7 ↑ mmol/L
-
胃液潜血:3+
-
炎症指标:CRP26 ↑ mg/L、PCT 0.68ng/ml
-
急诊感染筛查:HBsAg(-),HCV-Ab(-)
初步诊断:
-
上消化道出血(食管胃底静脉曲张破裂出血?消化道溃疡出血?胃癌?)
-
酒精性肝硬化
1)门静脉高压
2)脾大
3)腹腔积液(大量)
4)肝性脑病
-
股骨颈骨折(左侧)
急诊处理:
-
禁食、营养支持
-
抑酸(PPI 80mg首剂+8mg/h)、降低门脉压力(生长抑素6mg/24小时)
-
申请急诊行内镜检查
-
液体复苏及输同型红细胞纠正贫血
-
改善出凝血功能障碍(备新鲜冰冻血浆、凝血酶原复合物、纤维蛋白原)
-
其他对症治疗(护肝、补充白蛋白等)
病情变化:
EICU:
-
动脉穿刺监护血压、气管插管保护气道
-
继续急诊抑酸、降低门脉压力、营养支持治疗
-
03-17行急诊床边胃镜:
1)食管未见异常
2)贲门未见异常
3)胃腔内见少量陈旧血迹,未见新鲜出血,胃底、胃体、胃角、幽门未见异常;胃窦黏膜充血水肿
4)十二指肠球部交界至降段见充血灶,伴2处点状糜烂及缓慢渗血,予以钛夹夹闭
诊断:十二指肠糜烂伴出血
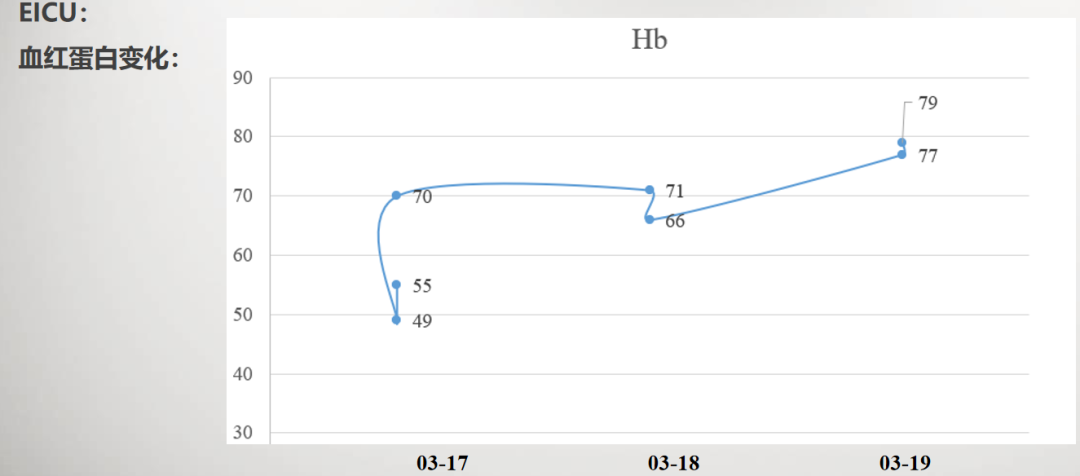
4. 03-18输注同型红细胞4U后复查血红蛋白66g/L,考虑仍存在活动性出血,予以完善胃镜及腹部CT。
腹部CT:肝硬化并门静脉高压:食管下段、胃底静脉曲张;腹盆腔大量积液;胃壁、回盲部、升结肠增厚、水肿;胃小弯侧胃壁软组织肿块并多发高密度影;十二指肠降段内高密度影。
胃镜:全胃黏膜高度充血肿胀,致胃腔变形;球降交界可见原钛夹在位,无活动性出血,降段可见鲜红色血迹,反复冲洗未见活动性出血,远端可见鲜血涌上。
考虑高位小肠出血可能,立即予以选择性腹腔干动脉造影术(出血速率达到0.5 mL/min以上时,其对于出血部位的检出率达50%~72%;而当出血速率低于0.5 mL/min时,其检出率则下降到25%~50%),结果提示:肝总动脉及胃十二指肠动脉及分支未见明显造影剂外溢,肝总动脉及肠系膜上动脉造影均未见造影剂外溢。
继续使用耐信、生长抑素、特利加压素持续泵入,输注血浆、凝血酶原复合物、维生素K、7因子等纠正出凝血障碍以及输注同型红细胞。
5. 03-19 18:45解大量柏油样便,量约1000ml,伴呕血约200ml。

预后:家属要求自动出院,预后极差。
病例总结及思考
病例特点:
-
老年男性,急性病程,既往嗜酒,外院诊断酒精性肝硬化失代偿期
-
黑便伴呕血来诊,量共1500ml
-
查体:急性面容,淡漠昏睡,贫血貌,心率快,呼吸急促,腹软,无压痛、反跳痛
-
检验:血红蛋白下降,肝酶及胆红素升高,白蛋白下降,PT时间延长,纤维蛋白原下降
-
检查:胃镜提示:十二指肠溃疡出血,予以钛夹止血
-
予以禁食、抑酸、生长抑素及特利加压素降低门脉压力、纠正出凝血障碍及贫血。后经输注红细胞后贫血改善不佳,考虑仍有活动性出血,立即完善腹部CT及胃镜,考虑十二指肠远端出血,予以DSA造影,未见明显造影剂外漏,继续予以药物保守治疗。后突发呕血及黑便后家属要求自动出院,预后较差。
诊疗思路小结:
呕血伴黑便考虑急性上消化道出血,且是意识障碍后危险出血
推测出血原因:
-
食管胃底静脉曲张出血?依据:酒精性肝硬化失代偿期(脾大、腹腔积液)
-
消化道溃疡出血,依据:酒精刺激
-
胃癌出血,依据:老年男性
胃镜提示:十二指肠溃疡伴出血
仍有活动性出血,再次胃镜后腹部CTA,最后行介入检查
药物治疗:
1. PPI:
-
通过抑制壁细胞分泌胃酸最后环节H+-K+-ATP酶,有效减少胃酸分泌,起效迅速。
-
急性上消化道出血多为非静脉曲张出血,建议病因不明确时在内镜前应用质子泵抑制剂,肝硬化患者由于不能排除溃疡出血,也建议内镜治疗前使用PPI(证据水平:中,一致率:97.7%)。
-
高风险的消化性溃疡患者(活动性出血、可见血管、粘附凝块)内镜治疗后接受高剂量PPI(奥美拉唑/泮托拉唑/埃索奥美拉唑 首剂80mg iv并8mg/h连续输注72小时)可减少再出血率及病死率。
2. 生长抑素/奥曲肽:
-
奥曲肽用法:
首剂50 μg静脉推注后,继以50 μg/h持续静脉输注。
-
通过降低门静脉血流量从而降低门静脉压力,生长抑素半衰期为3min,奥曲肽半衰期为100min。
-
用于严重急性食管静脉曲张出血,严重急性胃或十二指肠溃疡出血,及急性糜烂性胃炎或出血性胃炎的治疗,危险性急性上消化道出血病因不明时可联合应用PPI及生长抑素(证据水平:低,一致率:98.9%)。
-
生长抑素用法:首剂250 μg静脉注射后,继以250 μg/h持续静脉输注。
3. 特利加压素 :
-
通过激活血管平滑肌V1受体,增加肠系膜血管阻力,减少门静脉血流,从而降低门静脉压力。
-
适用于严重急性食管静脉曲张出血(证据水平:高,一致率:95.5%)
-
用法:起始剂量为1 mg/4 h缓慢静脉注射,首剂可加倍。出血停止后可改为1 mg/12h。上述三种药物疗程一般为2~5 d。
进一步怀疑小肠出血,诊疗过程如下[2]:
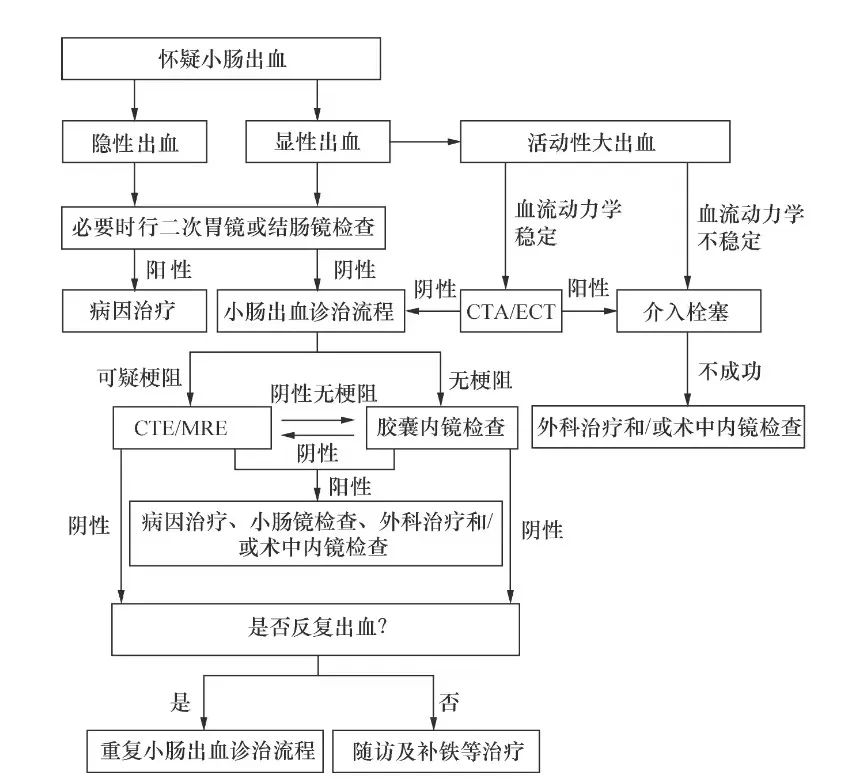
小肠出血治疗:
-
支持治疗
-
药物治疗:因出血病变部位不明或病变弥漫,不能使用内镜、手术、血管造影栓塞治疗或治疗无效者使用药物治疗
1)生长抑素及其类似物:抑制血管生成、减少内脏血流量、增加血管阻力和改善血小板聚集来减少出血
2)沙利度胺:谷氨酸衍生物,对血管扩张引起的小肠出血有效,可能与其抑制表皮生长因子(VEGF)的抗血管生成作用有关
-
内镜治疗
-
血管栓塞
-
外科治疗
参考文献
[1] 徐军, 戴佳原, 尹路. 急性上消化道出血急诊诊治流程专家共识. 中国急救医学. 2021. 41(01): 1-10.
[2] 李鹏, 王拥军, 吕富靖, 王文海. 下消化道出血诊治指南(2020). 中国医刊. 2020. 55(10): 1068-1076.


