华东南病例对照研究:饮食中常见的高氯酸盐和碘如何影响我们的甲状腺?
时间:2022-01-15 10:16:26 热度:37.1℃ 作者:网络
甲状腺肿瘤的发病率在世界各地急剧上升,甲状腺癌和结节危险因素的识别和表征已成为近年来科学的热点。甲状腺肿瘤分为良性甲状腺腺瘤和恶性甲状腺癌(TC),甲状腺结节(TNs)是甲状腺常见的良性增殖性疾病,在一般人群中的检出率高达65%。研究表明,约10%的TN有可能进展为TC 。TC 是内分泌系统中最常见的恶性肿瘤,包括乳头状癌、滤泡癌、未分化癌和髓样癌。根据国际癌症登记协会(IARC)和世界卫生组织(WHO)发布的"GLOBOCAN 2020",2020年全球TC新病例为586,202例,其中59.7%在亚洲。此外,,从2005年到2015年,中国TC的年龄标准化发病率从3.21/100,000增加到9.61/100,000,平均每年增长3%。此外,2001年至2015年,中国典型的快速现代化和城市化城市深圳的TC发病率平均每年增加11.33%。研究表明,到2030年,美国的甲状腺疾病管理成本预计将增加两倍,达到35亿美元/年,因此TC给人类社会带来了巨大的健康和经济负担。目前迫切需要探索与甲状腺肿瘤相关的危险因素和潜在环境化学物质,以便在世界各地控制和预防甲状腺疾病。

有人提出,多种因素,包括遗传学,辐射,碘,自身免疫性疾病,以及复杂多样的环境因素,如环境化学物质,可能是甲状腺肿瘤的危险因素。人们认为,TC发病率的迅速增加是高分辨率超声诊断方法和过度诊断的结果。然而,碘摄入和环境污染物(如高氯酸盐)对甲状腺肿瘤的影响及其相互作用不容忽视,但这种影响的证据仍然很少。高氯酸盐主要用于生产火箭燃料和烟花作为爆炸物中的氧化剂;由于其高水溶性,稳定性和难以降解,它广泛存在于水,土壤,空气和作物中。中国收集的大多数水和食品样品(如大米,牛奶,纯净水)都含有不同程度的高氯酸盐。高氯酸盐在结构上与碘相似,是一种竞争性碘抑制剂,可以减少甲状腺对碘的利用。已经证明,高氯酸盐可能通过介导I的主动转运而导致甲状腺功能障碍或甲状腺疾病。然而,据报道,高氯酸盐和碘对甲状腺激素水平的影响结果并不一致。
因此,迫切需要探索高氯酸盐和碘对三种不同病理类型的甲状腺肿瘤和甲状腺功能的影响。本研究旨在探讨高氯酸盐和碘对结节性甲状腺肿( NG )、甲状腺乳头状微小癌( PTMC )和 PTC 风险的影响,并探讨其与甲状腺功能指标的相关性,以确定甲状腺疾病的关键危险因素。

本研究在总共395名参与者中招募了184名甲状腺肿瘤和NG患者以及211名对照组,其中184例对照组按性别和年龄(±2岁)匹配。人口特征如表1所示。在184对病例和对照组中,男性和女性分别占35.3%和64.7%,男女比例为1.8:1。患者大多数为青年组(≤44岁),其次是中年组(45~59岁)和老年组(≥60岁),分别占63.0%、26.6岁和10.4%。在单变量分析中,病例组的BMI较低,有饮酒习惯的个体比例高于对照组(P <0.05)。

尿液中高氯酸盐和碘的浓度分布见表2。总病例的高氯酸盐浓度高于总对照组(P<0.05)。病理分类后,NG和PTC中的高氯酸盐浓度高于相应的对照组(P <0.05)。3种病理类型间差异无统计学意义(P>0.05)。此外,总病例、NG、PTMC、PTC及其相应对照组尿液中的碘水平无显著差异(P>0.05)。
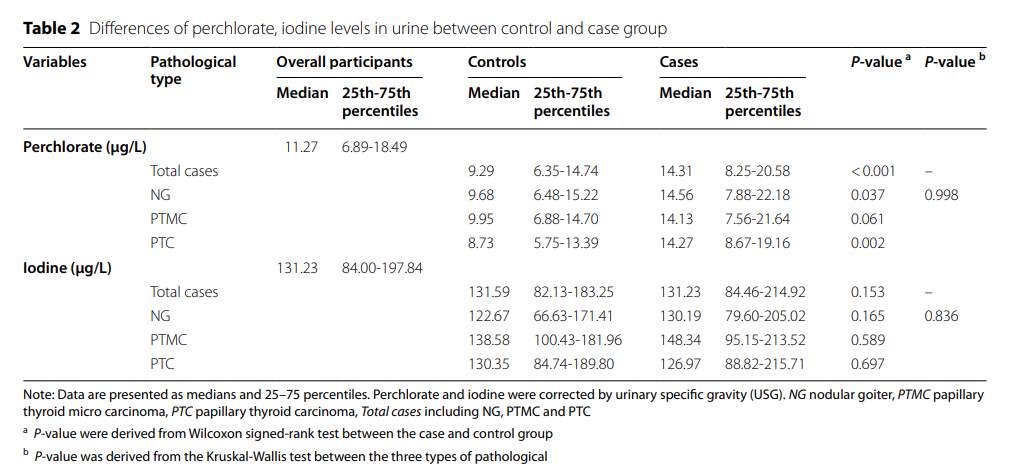
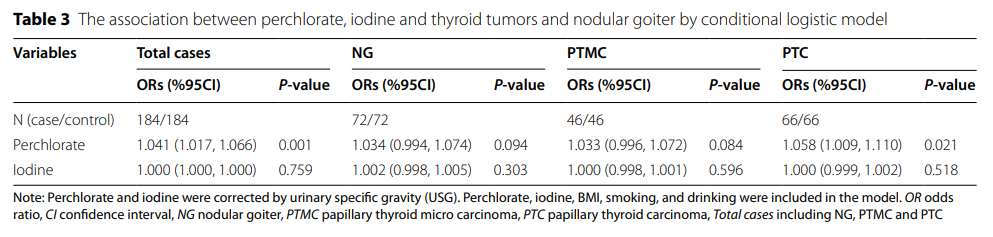
此外,还评估了甲状腺肿瘤和结节性甲状腺肿的潜在混杂变量,并将BMI,吸烟和饮酒作为混杂变量纳入多重条件logistic回归分析(表3)。结果显示,调整协变量后,高氯酸盐与总病例风险呈正相关(OR = 1.041,95% CI:1.017,1.066)。进一步分析了高氯酸盐与不同甲状腺病理类型之间的关联,发现与PTC风险呈阳性关联(OR = 1.058,95% CI:1.009,1.110),而高氯酸盐与NG之间以及高氯酸盐与PTMC之间未发现显着关联(P >0.05)。此外,碘与甲状腺肿瘤与NG之间没有显着关联(P >0.05)。
高氯酸盐与PTC之间存在非线性剂量-反应关系(P-非线性<0.05)(图1D)。PTC的风险直到高氯酸盐浓度达到11.33μg/L才出现,在11.33 ~ 27.04μg/L时,ORs呈上升趋势(1.008 ~ 1.924)。然而,高氯酸盐对PTC的风险趋势相对平稳,当高氯酸盐浓度超过27.04μg/L时,风险关联消失。高氯酸盐与总病例之间以及高氯酸盐与NG之间的剂量-反应关系在总体等式中显著(P-总体<0.05),但也属于非单调趋势(图1A 和 B)。高氯酸盐与PTMC之间无统计学意义的剂量-反应关系(图1C)。

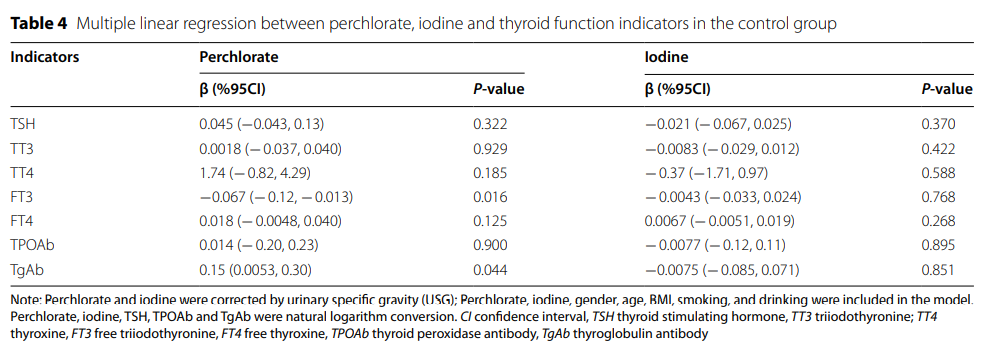
进一步分析对照组甲状腺功能指标与高氯酸盐和碘水平的相关性。在根据性别、年龄、BMI、吸烟和饮酒进行调整后,高氯酸盐与FT3呈负相关,与TgAb呈正相关,β值分别为−0.067(95%CI:−0.12,−0.013)和0.15(95%CI:0.0053,0.30)(表4)。碘对甲状腺功能指标无显著影响(P > 0.05) (表4)。接下来,在三个碘水平上进一步评估高氯酸盐对甲状腺功能指标的影响:不足,充足,超过充足或过量(表5)。结果表明,在碘含量充足时,高氯酸盐与TSH呈正相关,β值为0.19(95%CI:0.040,0.33)。当碘水平超过充足或过量时,高氯酸盐与FT3呈负相关,与TgAb呈正相关,β值分别为−0.12(95%CI:−0.23,−0.0049)和0.37(95%CI:0.023,0.71)。

本研究表明,高氯酸盐与PTC风险呈正相关,高氯酸盐可以扰乱甲状腺功能稳态,但没有发现高氯酸盐、NG和PTMC之间的联系。此外,没有发现碘与甲状腺肿瘤和结节性甲状腺肿的风险,以及甲状腺功能之间的联系。近年来,内分泌干扰化合物和碘化物抑制剂与甲状腺疾病的关系受到全世界的关注。然而,很少有基于人群的研究检查碘化抑制剂与甲状腺疾病之间的关系。本研究是第一项基于人群的研究,同时检查高氯酸盐暴露与三种甲状腺肿瘤类型(NG,PTMC和PTC)的关联。本研究为从外源性环境化学暴露中鉴定甲状腺肿瘤和NG的危险因素提供了重要的人群证据。
原文来源:
Wang et al. The risk of perchlorate and iodine on the incidence of thyroid tumors and nodular goiter: a case-control study in southeastern China.Environmental Health (2022) 21:4
https://doi.org/10.1186/s12940-021-00818-8


