当HIV感染遇上自身免疫性疾病 | 王辉教授带你揭晓这隐秘的奇妙纽带
时间:2024-08-17 22:00:51 热度:37.1℃ 作者:网络
导语
HIV感染者往往面临更高的自身免疫性疾病发病风险,而自身免疫性疾病的存在也可影响HIV感染者的疾病进程和治疗效果。这两种疾病有何临床关联?在临床上如何管理?值得我们关注。感染前沿邀您学习深圳市第三人民医院王辉教授分享的“HIV感染与自身免疫性疾病”相关热点问题。
AIDS与自身免疫性疾病的关系
自身免疫性疾病与AIDS存在共同之处,它们都属于全身性疾病,可累及多个系统、器官,临床表现多样。
但两者的发病机制大不相同。自身免疫性疾病是机体对自身抗原发生免疫反应而导致自身组织损害所引起的疾病,而AIDS是免疫系统受HIV破坏,导致的免疫功能降低所引起的一组疾病。
现在大多数专家认为HIV不仅能够导致免疫缺陷,还能导致免疫激活,从而引起免疫紊乱,引发各种自身免疫性疾病状态。因此,一些科学家指出免疫紊乱比免疫缺陷更能代表艾滋病的病理生理状态。
与普通人群相比,AIDS患者往往面临着更高的自身免疫性疾病发病风险,而且在不同的病程,其发生几率以及疾病谱是不一样的:
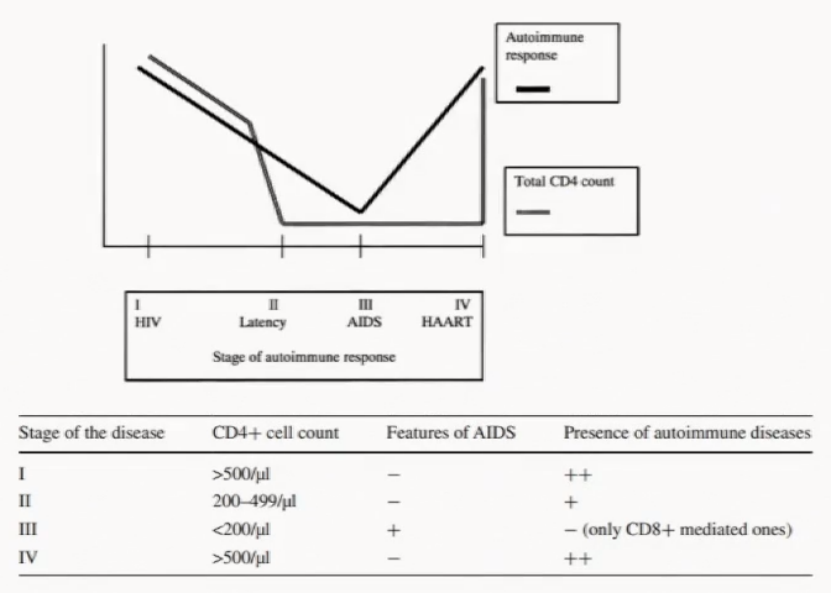
-
在感染早期或急性HIV感染,免疫系统完整。在此阶段,可能会出现自身免疫性疾病。
-
在感染的静止期,没有明显的艾滋病表现,但CD4计数下降,表明存在某种免疫抑制。未发现自身免疫性疾病。
-
免疫抑制期,CD4计数低。然而,以T细胞亚型CD8为主的疾病,如银屑病和弥漫性免疫淋巴细胞综合征(干燥综合征)可能存在,甚至是艾滋病的初始表现。未发现自身免疫性疾病。
-
在感染晚期,抗逆转录病毒治疗后免疫能力恢复。在这种情况下,可能会出现自身免疫性疾病的复发。
但总体而言,AIDS合并自身免疫性疾病(ADS)的发生较为罕见。
那么究竟哪些AIDS患者更容易出现自身免疫性疾病呢?
一项法国的回顾性分析纳入2003年1月至2013年12月期间在法国里昂大学医院传染病科治疗的HIV感染患者,在5186例HIV感染患者中发现36例ADS,患病率为0.69%。在AD诊断时,63%的患者CD4+T淋巴细胞计数高于350/mm3,19%的患者CD4+T淋巴细胞计数在200至350/mm3之间,19%的患者CD4+T淋巴细胞计数低于200/mm3。
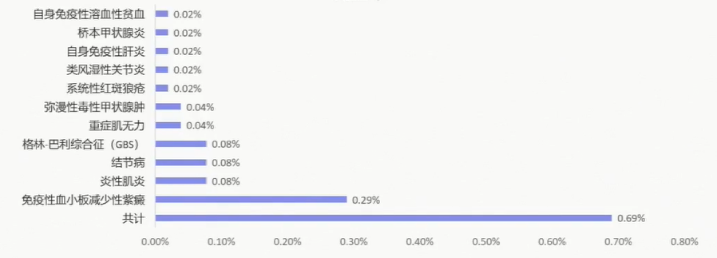
这项研究提示,CD4+T淋巴细胞较高的患者更容易合并自身性免疫性疾病。
HIV感染人群常见自身免疫性疾病
1. HIV与系统性红斑狼疮(SLE)
两者的临床表现非常相似,除了发热、体重减轻、厌食、乏力和肌痛等一般症状外,关节痛和各种类型关节炎、贫血、白细胞减少、淋巴细胞减少、高球蛋白血症、浆膜炎、周围神经病、局灶性缺损和中风等也是两种疾病共有的常见表现,这就给临床诊断增加了困难。

另外,SLE患者因为抗原抗体谱发生了变化,易出现HIV假阳性,这也会使准确诊断和治疗变得更具挑战性。
2. HIV与类风湿性关节炎(RA)
这两种疾病的临床表现和血清学可能相似,炎性标志物升高,组织学相似。
王辉教授表示,可以通过治疗方案及结果进行鉴别诊断。通常情况下,HIV感染者在使用HAART等治疗后,疾病症状会得到控制,但RA患者的症状需要经过类固醇等药物的治疗才能慢慢缓解。
3. HIV与自身免疫性溶血性贫血(AIHA)
自身免疫性溶血性贫血是国内临床上比较容易忽视的一个问题,而HIV感染者出现AIHA的几率是比较高的。
一项埃塞俄比亚的横断面研究分析了2021年3月至4月的358例HIV感染成人中AIHA病的严重程度和相关因素。研究结果显示:免疫性溶血性贫血的总患病率为2.8%(358名受试者中有10名)。在免疫性溶血性贫血患者中,40%为轻度贫血,60%为中度贫血。
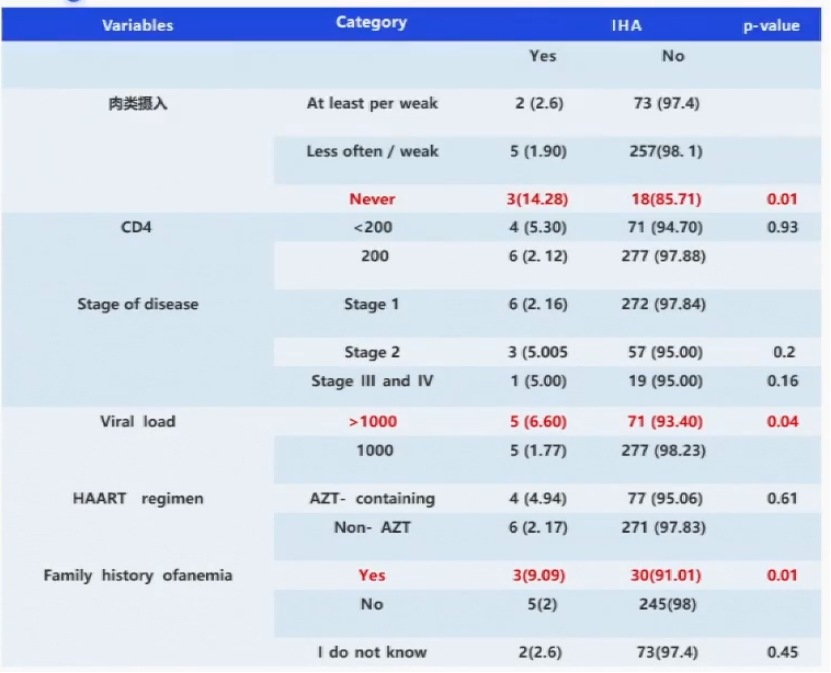
通过这项临床研究可以看出,HIV合并AIHA的显著相关因素有贫血家族史、不吃肉和高病毒载量(>1000 copies/ml)。建议临床医生关注病毒载量,以监测疾病进展,并关注AIHA。
4. HIV与格林-巴利综合征(GBS)
GBS可发生在HIV感染的所有阶段,当艾滋病毒感染者出现急性肢体无力时,应考虑GBS。
在艾滋病毒呈阳性的GBS病例中应考虑抗逆转录病毒疗法,在与CMV或VZV相关的GBS病例中,应考虑使用更昔洛韦或膦甲酸钠,类固醇可能对IRIS相关的GBS病患者有益。
当抗逆转录病毒治疗中断时,GBS也可能发生,并且在抗逆转录病毒治疗中断的三个月内,与艾滋病毒反弹同时发生的GBS发作也经常出现。
5. HIV与银屑病
AIDS晚期患者更易患有银屑病。有研究认为,HIV患者CD8+T细胞数量的增加,导致CD4+/CD8+比值倒置提示慢性炎性状态,可能导致银屑病发作。
还有研究认为,HIV Nef蛋白有超抗原作用,而HIV Tat蛋白直接刺激表皮和内皮细胞增殖,这可能对银屑病的进展起直接作用。在HIV感染人群中可见各种类型的银屑病。
HAART前后时代的自身免疫性疾病谱的变化
在HAART之前的时代,很少观察到HIV感染与系统性红斑狼疮或类风湿性关节炎共存,因为这两种疾病都是CD4+T细胞介导的过程,并且HIV靶向CD4+T细胞,因此降低了这些风湿性疾病的发生风险。引入HAART后,风湿性并发症显著减少,包括DILS病、ReA、PSA和肌炎。

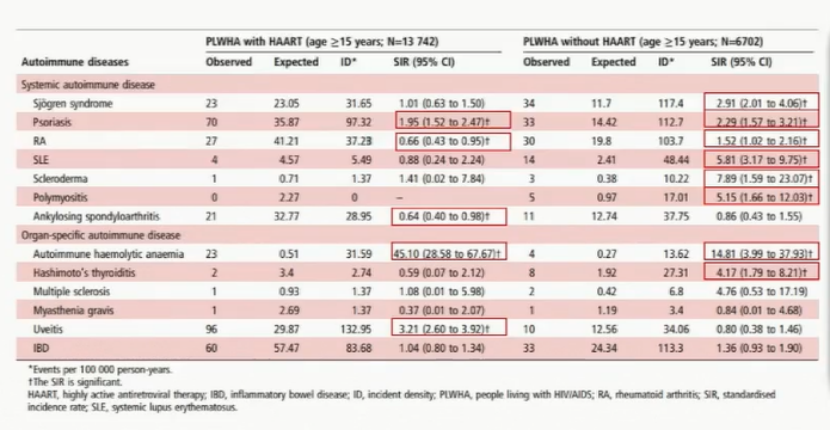
一项队列研究采用台湾国民健康保险研究数据库对PLWHA进行识别,使用普通人群中的200万人作为对照,计算校正年龄、性别和年代因素后全身性和器官特异性自身免疫性疾病的标准化发病率(SIR)。PLWHA患者中,67.2%的受试者接受了HAART。
与普通人群相比,发生干燥综合征(SIR=1.6495%),银屑病(SIR=2.05),系统性红斑狼疮(SLE)(SIR=2.59),自身免疫性溶血性贫血(SIR=35.06)和葡萄膜炎(SIR =2.50)的风险较高,但对于偶发强直性脊椎关节炎风险较低(SIR =0.70)。接受HAART治疗的PLWHA患银屑病、自身免疫性溶血性贫血和葡萄膜炎的SIR较高,但患类风湿性关节炎(RA)和强直性脊柱炎的风险较低。
相比之下,未接受HAART的PLWHA患者发生干燥综合征、银屑病、RA、SLE、硬皮病、多发性肌炎、自身免疫性溶血性贫血和桥本甲状腺炎的SIR较高。
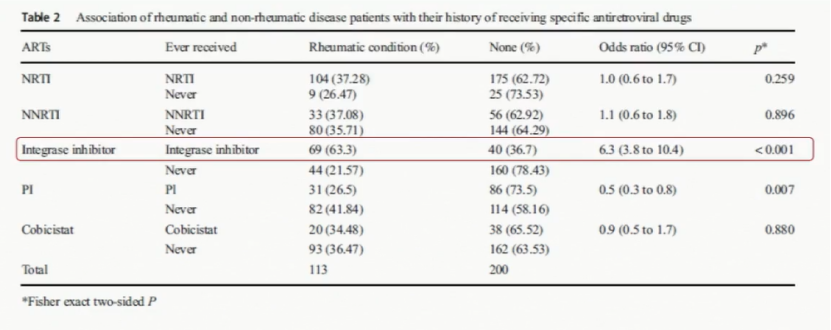
而另一项来自法国的研究还探索了接受抗逆转录病毒治疗的HIV患者中风湿性疾病的比例,并确定HIV药物与风湿病发展的关联。结果显示,与从未接受过整合酶抑制剂治疗的患者(21.6%)相比,接受整合酶抑制剂治疗的患者更有可能(63.3%)出现风湿病表现(p<0.01)。
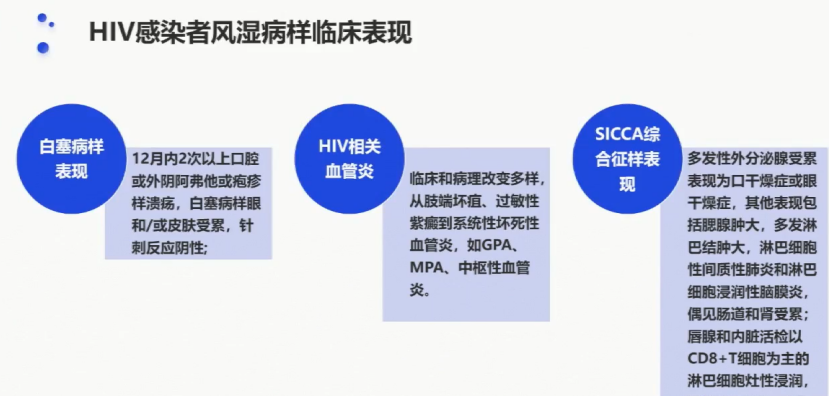
HIV感染者常见的风湿病样表现
所谓的风湿病样表现并非传统意义上的风湿性疾病,它是指在某些特定情况下,由于免疫系统的异常激活和功能紊乱,导致机体出现一系列类似风湿性疾病的症状和体征。这种表现通常是暂时性的,可随着免疫状态的改善而逐渐消失。
下图是HIV感染人群在临床上常见风湿病样临床表现,应予以重视。

印度一项单中心横断面研究,纳入75名年龄在18岁以上且确诊为HIV状况的患者,评估了风湿病样症状发病率,涉及关节、CD4细胞计数和生化参数。
结果发现,最常见的症状是关节痛(26.67%),其次是肌痛(18.67%)和关节炎(13.33%)。其他表现还有泛白性角化病(1.33%),腱-腱炎性肌炎(2.67%)和足底筋膜炎(2.67%)。在8%的患者中发现了脊椎关节炎(SpA)(未分化的SpA为4%,反应性关节炎为2.67%,银屑病关节炎为1.67%)。HIV相关的关节炎占2.67%,而化脓性关节炎、类风湿性关节炎血管炎和弥漫性浸润性淋巴细胞综合征分别见于一名患者(1.33%)。
由李太生教授团队进行的一项单中心研究也表明,HIV感染者出现风湿病样表现的几率较高。
该研究分析了1990-2006年北京协和医院住院的98例HIV感染患者,结果发现有53例(54.1%)HIV感染患者有风湿病样临床表现,而CD4+T细胞疾病控制中心(CDC)分级、红细胞沉降率和合并丙型肝炎病毒(HCV)感染是HIV感染患者出现风湿病样表现的相关危险因素(P均<0.05)。
虽然上述两项研究均存在一定局限性,但也提示临床医生应重视HIV感染者的风湿病样表现。
总结
1. AIDS和自身免疫性疾病是不同的疾病状态,HIV感染的诊断途径有抗体检测,核酸检测和抗原、抗体检测;自身免疫性疾病的诊断因疾病起源部位和临床表现而异。
2. HIV感染可能造成部分自身免疫性疾病的风险增加,如干燥综合征、系统性红斑狼疮和银屑病等。
3. 自cART成功引入以来,自身免疫性疾病的常见疾病谱发生了变化。一些与病毒抗原暴露相关的疾病(如脊椎关节病、DILS病)的患病率有所下降。
4. HIV合并自身免疫性疾病的治疗往往需要HAART治疗结合对症治疗,抗炎药是治疗自身免疫性疾病的常用药。
5. HIV感染人群在临床上常见风湿病样临床表现,应予以重视。


