22岁慢性肾衰竭意味着什么?
时间:2021-06-02 06:02:30 热度:37.1℃ 作者:网络
这是一个匿名网友留下的问题:我刚22岁今天刚刚查出来慢性肾衰竭,上网看了好多,几乎是无法治愈的。对于我来说这意味着人生的终点吗?
从字里行间,能够感觉到这个小伙子的渺茫心情。其实,大可不必!

我先讲个故事:世界最著名的透析机制造公司之一德国的费森尤斯公司,有一个透析工程师也非常著名,名叫Pascal Kopperschmidt博士,今年54岁,2年前曾来天津做学术讲座。他看上去身体健康,精神矍铄。让我们想不到的是,他也是一位尿毒症患者,从23岁就开始血液透析。
尿毒症没有影响他的学业,透析后他读完了大学,读完了博士,又在美国完成了博士后,因为他自己的病,他选择了透析工程师这个职业。
尿毒症也没有影响他的生活,透析后他结婚生子,而且夫妻恩爱。血液透析不仅维持了他的健康生命,也维持了他的健康生活。
他经常到世界各地巡讲,也经常做环球旅行。他能做他想做的各种活动,他驾车郊游、跑步、打球、游泳,最惊奇的是,他还玩冲浪,而且还是一个不错的冲浪高手。
在疾病面前,他从没有低头,而是用微笑来回应上帝对他的不公。
如果这位网友看到了这个故事,肯定会有兴趣听我讲讲这方面的专业知识。
一
首先要明确肾衰的严重程度
现在血肌酐值是多少?根据血肌酐值,并结合年龄、体重等,计算肾小球滤过率。根据肾小球滤过率,将慢性肾脏病分为5期。为了方便大家记忆,以90、60、30、15四个数字为标记:
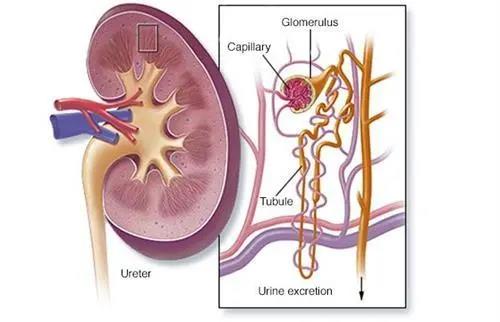
1期:肾小球滤过率>90ml/min,肾功能是正常的。
2期:肾小球滤过率90~60ml/min。
3期:肾小球滤过率60~30ml/min。
4期:肾小球滤过率30~15ml/min,也叫重度肾衰。
5期:肾小球滤过率<15ml/min,也叫尿毒症期。
这位粉丝比照这个分期标准,看现在的肾衰严重到什么程度。
二
如果已经到了尿毒症期
如果肾小球滤过率已经低于15ml/min,到了尿毒症期,那就准备肾脏替代治疗,包括血液透析、腹膜透析和肾移植。
● 肾移植
不可否认,肾移植后基本上和正常人差不多,生活质量最高。
但肾源紧张,而且费用昂贵,接受肾移植者寥寥无几。
如果这位网友能够从亲人中匹配合适的肾源,或者经济状况良好,这个年龄还是做肾移植更好。

● 血液透析
血透比较充分,而且由医护人员操作,患者相对较省心。不过,一旦透析,残余的那点肾功能就会丧失,大部分患者不再有尿,而且血透对心脏的负担较重。
透析频率大多每周三次,这就意味着每周三个半天要泡在医院中,对上班族是一个难题。
● 腹膜透析
利用腹膜的滤过功能进行透析。先由医生腹腔内置入专用的管路,然后向腹腔内“输液”,每次留置3~4个小时后排出,每天4次。
现在腹膜透析机的使用大大方便了患者。夜间机器持续腹透,早晨上班前输入一袋腹透液,下午下班后排出,不影响正常工作。

相对血透,腹透能够保护参与肾功能,对心功能影响小,生活质量高。腹透液由公司配送到家,患者不用跑医院,而且透析费用比血透低。
但是,腹透要求家庭有一个独立的房间,定期消毒灭菌;操作由患者本人或家人来完成,对操作者的无菌意识和卫生习惯有较高的要求。
如果这位网友符合这个条件,我推荐做腹膜透析。
三
如果还没有到尿毒症期
如果这位网友的肾功能还没有到尿毒症期,那核心目标就是控制疾病进展,保护残余肾功能,避免进入尿毒症期,避免心血管疾病的发生。
具体措施包括哪些?
● 控制病因,治疗原发病
应明确是什么原因导致的肾衰竭,并针对病因进行治疗,该用激素用激素,该降糖降糖,该降压降压等。
控制病因,治疗原发病,才能从根本上控制慢性肾脏病的进展。
● 严格控制血压
肾脏受损后大都会出现高血压,称肾性高血压,而高血压又反过来加速肾功能的恶化,血压越高,肾功能的恶化越快。
此外,心、脑血管并发症是慢性肾脏病的第一大死因,其中高血压扮演了“最恶”的角色。而控制血压,是延缓肾功能下降最有效的措施之一,并且控制血压还可以明显减少心脑血管疾病的发生。
研究表明,收缩压平均降低20mmHg,尿毒症的风险降低47%,心血管死亡风险降低39%。
所以,控制血压是慢性肾脏病最核心的治疗,应贯穿于慢性肾脏病治疗的始终。
过去认为,慢性肾脏病有蛋白尿的患者,应将血压控制在130/80mmHg以下;最新发布的KDIGO指南,推荐慢性肾脏病患者,无论有没有蛋白尿、无论有没有糖尿病、无论年龄,都应该将收缩压控制在120mmHg以下。
在降压药的选择上,应首选ARB(沙坦类降压药)或者ACEI(普利类降压药),二者都有降压、降尿蛋白和延缓肾损害三方面的作用。但二者不能合用,只能选择其中一种。
此外,最新上市的沙库巴曲缬沙坦,也有ARB类药物的作用,同时还可以激活利钠肽系统,降压、降尿蛋白和延缓肾损害的同时,兼有控制心衰和肾衰的作用,而且比ARB更安全。
慢性肾脏病的血压非常难控制,除了ACEI和ARB外,常需合用其他种类的降压药,比如长效钙拮抗剂,利尿剂,β受体阻断剂甚至α受体阻断剂等。
● 降尿蛋白
蛋白尿本来是肾脏受损的结果,但大量蛋白尿又反过来加重肾损伤。尿蛋白量越大,肾功能的恶化越快。所以,降低尿蛋白,也是慢性肾脏病的核心治疗之一。
蛋白尿的控制目标是尿蛋白定量0.3g/d以下。
在药物选择上,除了上述的沙坦类或者普利类降压药之外,新近上市的列净类降糖药(SGLT2抑制剂)比如卡格列净、达格列净和恩格列净,除了降糖之外,也有明确的降尿蛋白和肾脏保护作用。
大量研究已经证实,列净类降糖药除了降低糖尿病肾病的蛋白尿之外,对有蛋白尿的非糖尿病肾病,比如IgA肾病、膜性肾病等,也有降尿蛋白和肾脏保护作用。
目前认为,沙坦类降压药和列净类降糖药,是糖尿病肾病和合并蛋白尿的非糖尿病肾病的最佳治疗组合。
● 严格控制饮食
慢性肾脏病,首先要低盐饮食,严格控制盐的摄入量,每天5g以下或者更低。
如果出现肾功能下降,还要低盐低脂优质低蛋白饮食,少量摄入蛋白,摄入牛奶、鸡蛋、精肉等优质蛋白。
在优质低蛋白饮食的基础上,还可以配合开同(复方α酮酸)治疗,既补充必需氨基酸,减轻肾脏负担,又结合尿素氮,改善蛋白质的代谢。
● 纠正肾性贫血
肾功能受损后,会出现肾性贫血。
贫血本身就能加速肾衰竭,并加重心、脑损害。而纠正肾性贫血,也是遏制肾衰进展、预防心脑血管疾病的重要治疗措施。
慢性肾衰竭患者,血红蛋白的控制目标是110~130g/L。
经典的治疗是选择使用促红细胞生成素,静脉或者口服补充铁剂等,最新上市治疗肾性贫血的特效药罗沙司他,效果更好,副作用更小,可以还可以较少铁剂的使用。
● 治疗钙磷代谢障碍
肾功能受损后,会出现钙磷代谢障碍,低血钙、高血磷、继发性甲状旁腺功能亢进,引起骨质疏松、病理性骨折、血管钙化、动脉狭窄、皮肤瘙痒等症状。
轻症患者补充活性钙剂和维生素D可纠正钙磷代谢紊乱;重症患者,还要使用静脉维生素D比如帕立骨化醇,以及拟钙剂和降血磷药司维拉姆、碳酸镧等。
● 对症治疗
利尿消肿、纠正酸中毒等。慢性肾脏病水肿会加重心脏负担,诱发心衰,所以要及时利尿消肿。
肾功能下降后,代谢废物蓄积会出现代谢性酸中毒,而代谢性酸中毒会加重组织缺氧、诱发高血钾,可能危及生命。所以,也要及时纠正酸中毒。
● 避免滥用药
可以这样说,一部分尿毒症病人可能不是疾病恶化的结果,而是为了治疗肾病或者所谓的“保肾”而滥用药的结果,药物导致的肾损害一直在发生,但常常被忽略。
慢性肾脏病人应尽量减少解热止痛药(非甾体类消炎药)、氨基甙类抗菌素、含马兜铃酸和重金属的中药等药物的使用。
● 利用肠道排毒作用
大部分代谢废物都通过肾脏排泄,但肾功能下降后,肠道的排毒作用代偿性增加,药用活性炭等吸附剂就是利用这个机理来降肌酐的。
此外,一些新研发的药物比如降钾药利倍卓、降钾树脂,降磷药司维拉姆和碳酸镧等,也是利用肠道“排毒”的机制来发挥降钾作用和降磷作用的。
没有一个人的人生是完整的。如果因为不完美而消极的对待人生,那人生的路将越走越窄。而一个乐观的人,能正视现实,从不完美的人生中创造相对完美的结局,人生也不乏快乐。
带病也能健康生活!


